W tym artykule w przystępny sposób przekaże Ci informacje na temat:
– Zwichnięcia rzepki
– Objawów i przyczyn tego problemu
– Różnych strategii leczenia
– Rokowań i wskazówek niezbędnych do powrotu do aktywności :)
Już na samym początku musimy sobie zadać pytanie czym jest właściwie zwichnięcie rzepki? Rzepka to kość znajdująca się w przednim przedziale kolana, która wraz z kością udową tworzy staw rzepkowo-udowy. Zwichnięciem rzepki nazywamy stan kiedy rzepka pod wpływem różnych czynników (opiszę je w dziale „Przyczyny”) opuszcza swoją naturalną pozycję. Można powiedzieć, że dwie kości (kość udowa i rzepka) tracą ze sobą kontakt! Ta sytuacja jest bardzo niekorzystna dla stawu kolanowego wpływając natychmiastowo na jego ograniczenie ruchomości oraz nieprzyjemny ból. Żeby zrozumieć dlaczego ten problem dotyczy Ciebie musimy zacząć od anatomii kolana i poznać jego funkcję.
Trochę o anatomii w przypadku zwichnięcia rzepki
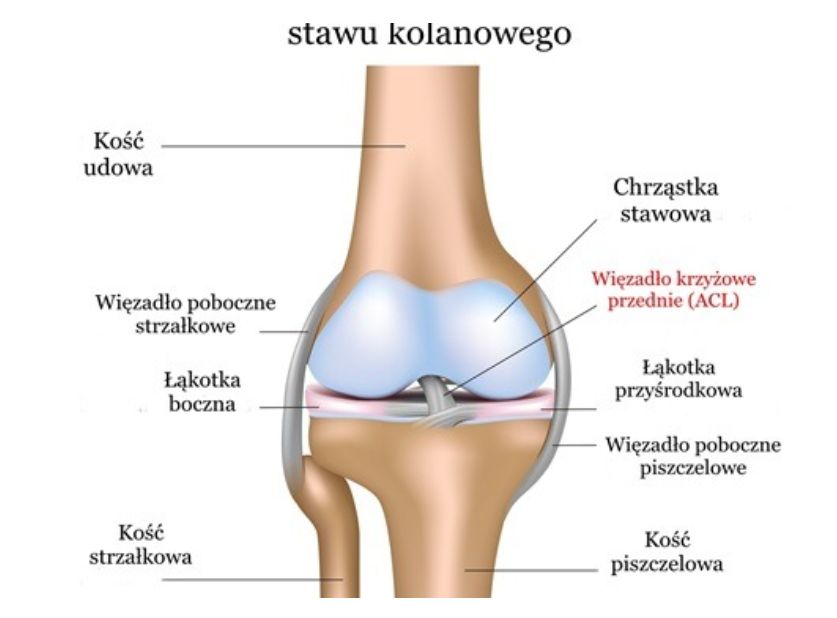
Staw kolanowy jest największym stawem w obrębie układu ruchu, drugi pod względem obciążania (pierwszy jest staw skokowy). W obrębie stawu kolanowego możemy rozróżnić dwa stawy: staw piszczelowo-udowy oraz staw rzepkowo-udowy. Z racji swoich rozmiarów i dużych sił do prawidłowego funkcjonowania niezbędne są liczne stabilizatory bierne i czynne. Do stabilizatorów biernych zaliczamy więzadła poboczne, więzadła krzyżowe, łąkotki i torebki stawowe, pasmo biodrowo-piszczelowe oraz układ powięziowy. Natomiast głównymi czynnymi stabilizatorami będą mięśnie: czworogłowy, grupa kulszowo-goleniowa, grupa mięśni przywodzicieli, mięsień brzuchaty łydki oraz mięsień podkolanowy.
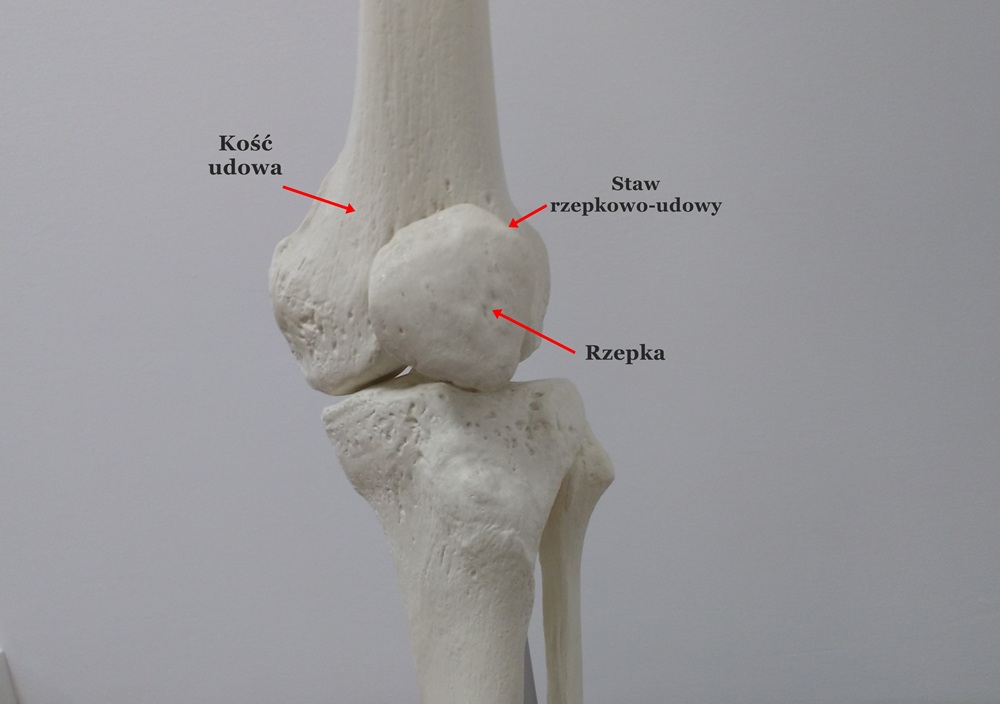
Fot. 1 Staw rzepkowo-udowy

Fot. 2 Położenie rzepki w przedniej części kolana
W przypadku zwichnięć rzepki musimy przeanalizować budowę i funkcję stawu rzepkowo-udowego. Tworzą go powierzchnie stawowe rzepki oraz kości udowej, po których rzepka przemieszcza się ruchem ślizgowym. Już w tym momencie zaznaczę, że nie jest to ruch liniowy. Podczas ruchu zgięcia i wyprostu rzepka zmienia kierunek ślizgu. Tor rzepki ma kształt łagodnego łuku, gdzie wypukłość zwrócona w stronę przyśrodkową. Dzięki swojej ruchomości możliwe jest jej idealne dopasowanie do kształtu bruzdy międzykłykciowej kości udowej.
Ta wszechstronne możliwości ruchowe wynikają z napięć mięśniowo-powięziowych. Główny wpływ na ustawienie rzepki ma tu mięsień czworogłowy, a szczególnie dwie jego głowy: przyśrodkowa i boczna, których balans ma tu decydujące znaczenie. Niestety zaburzenie balansu grup mięśniowych może wpływać na zmianę prawidłowego ustawienia rzepki, a w konsekwencji jej zwichnięcie :(
Warto w tym miejscu bym zaznaczył, że staw rzepkowo-udowy jest poddany ogromnym obciążeniom, które podczas przysiadu stanowią 7-8 krotny ciężar naszego ciała!
Kiedy wiesz już jak działa Twój staw rzepkowo-udowy, możemy przejść do meritum problemu czyli zwichnięcia lub podwichnięcia rzepki.
Podwichnięcie rzepki to moment kiedy rzepka pod wpływem dużej siły przekracza fizjologiczną barierę ruchomości. Zazwyczaj taki uraz wiąże się z tylko z naciągnięciem tkanek stabilizujących rzepkę, bez większych uszkodzeń. Ponadto rzepka bardzo łatwo wraca na swoje miejsce.
Zwichnięcie rzepki to moment, kiedy rzepka opuszcza swoje naturalne położenie. Kość udowa i rzepka tracą ze sobą kontakt. Ponad 90% przypadków zwichnięć i podwichnięć jest związany z przemieszczeniem rzepki do boku!
W przypadku zwichnięć rzepki możemy spotkać się z następującymi sytuacjami:
1 Wrodzone zwichnięcie rzepki. Mówimy o nim, kiedy rzepka jest zwichnięta już od urodzenia. Za problem ten odpowiada niewłaściwa budowa anatomiczna stawu kolanowego (nieprawidłowa budowa układu kostnego lub nadmierna elastyczność torebkowo-więzadłowa).
2 Nawykowe zwichnięcie rzepki – mówimy o nim, kiedy przy każdym większym ruchu stawu kolanowego dochodzi do opuszczenia przez rzepkę swojej naturalnej pozycji.
3 Nawrotowe zwichnięcie rzepki to sytuacja, w której pomiędzy zwichnięciem następują dłuższe okresy prawidłowej stabilności rzepki i w okresach przerwy pomiędzy zwichnięciami staw pracuje prawidłowo.
Niestety każde zwichnięcie powoduje mniejsze lub większe uszkodzenia struktur stabilizujących staw rzepkowo-udowy jak i samej chrząstki (możliwe uderzenie kość o kość). Często na początku trwania problemu rzepka podczas próby ruchu kolana po urazie (wyprostu) sama wraca na swoje miejsce, jednak nawet samoistne nastawienie rzepki nie świadczy o tym, że ze stawem jest wszystko w porządku! Nie ma bowiem możliwości by opuszczenie rzepki swojej centralnej pozycji nie wpłynęło na rozciągnięcie lub naderwanie struktur odpowiedzialnych za stabilność (więzadło rzepkowo-udowo przyśrodkowe).
Uwaga
Jeśli doszło u Ciebie do zwichnięcia rzepki nigdy nie nastawiaj sam zwichnięcia! Bardzo często podczas nie umiejętnej próby nastawienia może dojść do uszkodzenia chrząstki stawowej rzepki lub kości udowej! Taka sytuacja znacznie pogorszy sytuację i będzie wymagała zabiegu operacyjnego! Zawsze nastawienia powinien dokonać doświadczony lekarz, który zrobi to we właściwy sposób! Musisz pamiętać, że każde uszkodzenie chrząstki może wpływać na wcześniejsze zmiany zwyrodnieniowe :(
Objawy zwichnięcia rzepki
W przypadku zwichnięcia rzepki pierwszym objawem jest ból, po jakimś czasie od urazu zauważysz również obrzęk. Dodatkowo zazwyczaj możesz mieć uczucie “uciekającego” kolana i zablokowania stawu, co zazwyczaj nie pozwala na obciążenie i chodzenie. W przypadku pierwszych zwichnięć stawu z samo nastawieniem rzepki, w krótkim czasie staw kolanowy może wrócić do codziennej aktywności, choć tak jak już wspominałem zazwyczaj jest to dopiero początek problemów :(
W przypadku osób, u których nie podjęto skutecznego leczenia i zwichnięcie rzepki powtarza się staw kolanowy zaczyna mieć coraz to więcej problemów. Zazwyczaj zaczyna się od obawy o kolejne zwichnięcie i unikania aktywności ruchowej. Taka sytuacja wpływa na osłabienie stabilności mięśniowej (możliwy zanik masy mięśnia czworogłowego uda). Ponadto staw rzepkowo-udowy, który na co dzień przenosi ogromne przeciążenia poprzez kolejne uszkodzenia torebki i więzadeł nie pracuje jak wcześniej. Sprzyja to jego przeciążeniom. Może się wtedy pojawić trzeszczenie (strzelanie) podczas zgięcia i wyprostu oraz dolegliwości bólowe podczas: zwiększonego zgięcia stawu, przysiadów, wchodzenia po schodach czy przeprostu stawu.
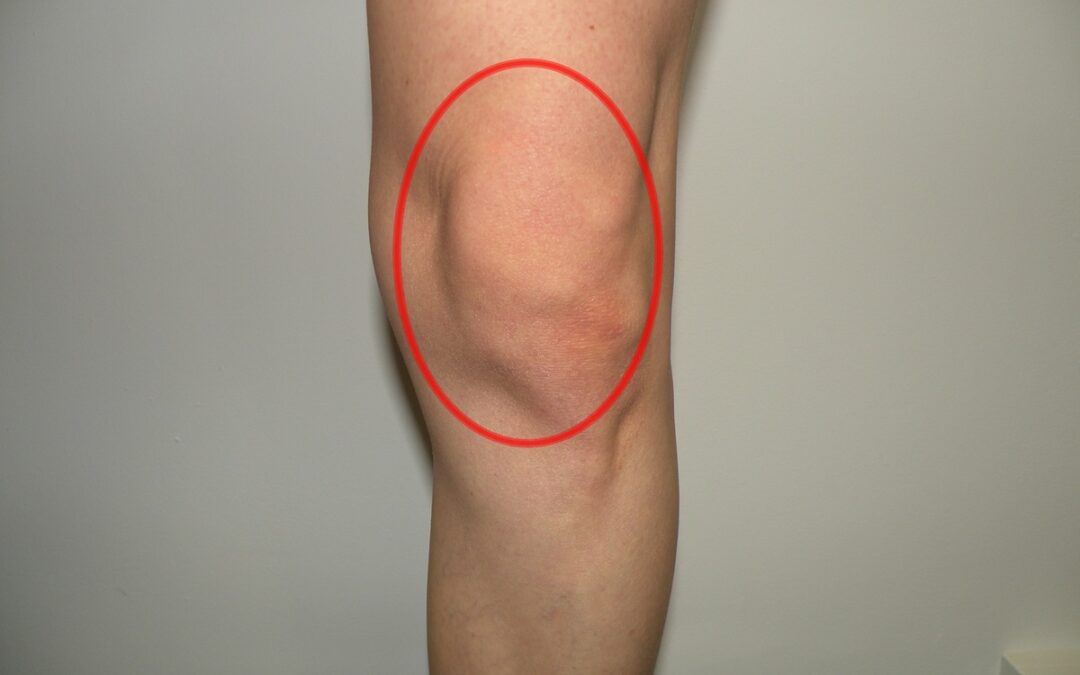
Zwykle ból zlokalizowany jest z przodu kolana, pacjenci określają go jako tępy, który potrafi się przerodzić w ból ostry i silny. U części osób występują również obrzęk stawu i charakterystyczne kształty rzeki z przodu kolana zanikają. Jak widzisz problemów ze stawem rzepkowo-udowym jest sporo więc nie należy czekać tylko działać (ale o tym troszkę dalej).
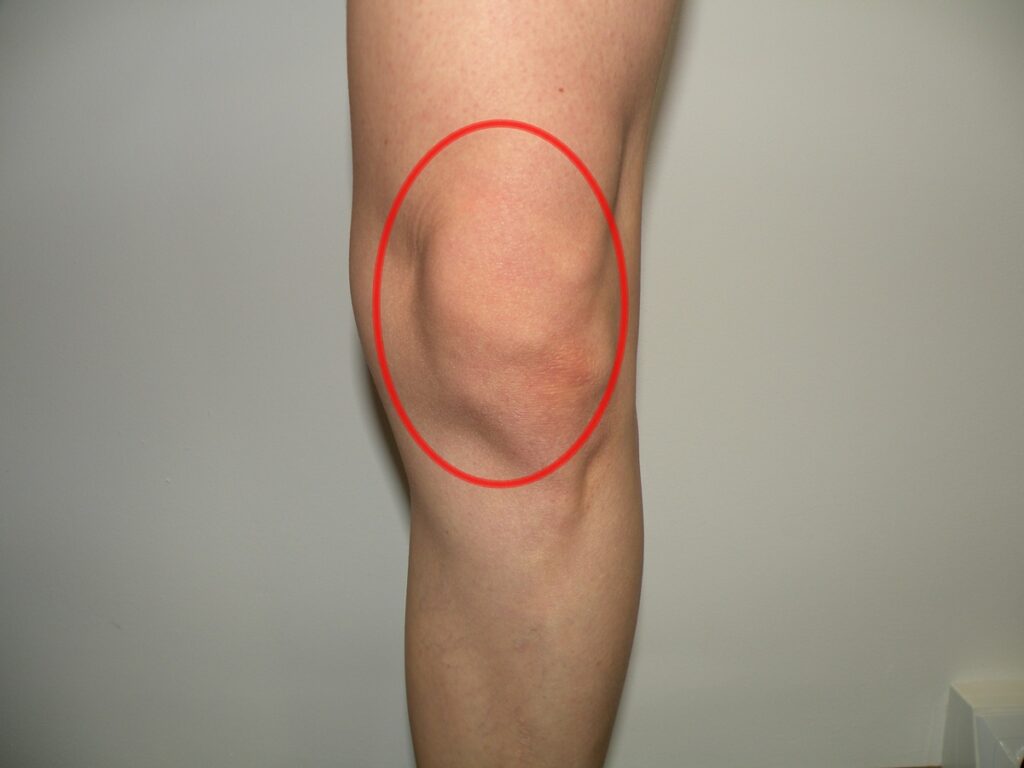
Fot. 3 Najczęstszy rejon bólu po zwichnięciu rzepki
Przyczyny zwichnięcia rzepki
Istnieje wiele czynników, które mają pośredni i bezpośredni wpływ na funkcję stawu rzepkowo-udowego. Postaram się w tym miejscu wymienić najważniejsze z czynników:
Jednym z głównych czynników decydujących o zwichnięciu jest nieprawidłowa budowa stawu rzepkowo udowego czyli dysplazja. W tej sytuacji miejsce przeznaczone na ułożenie rzepki jest nieprawidłowo ukształtowane „zbyt płytkie” to sprzyja zbyt łatwemu przesunięcie rzepki zazwyczaj w kierunku bocznym. Jeśli chodzi o zaburzenia budowy anatomicznej to również zaburzenia samej budowy rzepki mogą mieć tu znaczenie.
Drugim czynnikiem, który może mieć bezpośredni wpływ na zwichnięcie rzepki jest nieprawidłowa budowa tkanki łącznej wpływająca na budowę torebki stawowej i więzadeł. Mówimy tu o hipermobilności, która powoduje nadmierną ruchomość wszystkich stawów. W tej sytuacji przy zadziałaniu odpowiednio dużej siły na staw kolanowy i braku właściwej reakcji mięśniowej rzepka może opuścić swoje centralne położenie. Hipermobilność można łatwo rozpoznać ponieważ charakteryzuje się ona zwiększonymi przeprostami palców, łokci czy kolan. Hipermobilność częściej dotyczy kobiet.
Kolejnym czynnikiem sprzyjającym zwichnięciom rzepki są wszelkie urazy bezpośrednie kolana. W wypadkach komunikacyjnych lub podczas uprawiania sportu kontaktowego często dochodzi di przyłożenie ogromnych sił na staw kolanowy. Taka sytuacja powoduje naderwanie lub zerwanie struktur stabilizujących staw i przemieszczenie rzepki do bocznie lub przyśrodkowo.
Wpływ na nieprawidłową funkcję rzepki ma również osłabiona stabilność stawu kolanowego. Przy niskiej masie i kontroli mięśnia czworogłowego uda każde duże wychwianie z równowagi może sprzyjać zwichnięciu lub podwchinięciu rzepki.
Warto również dodać, że zwichnięcia rzepki dotyczą częściej osób młodych. Wpływ na to ma duża elastyczność układu torebkowo-wiezadłowego i często duża aktywność ruchowa i związane z nią częste upadki.
Bardzo dużym czynnikiem wpływającym na prawidłową funkcję stawu rzepkowo-udowego ma zaburzenie osi stawu kolanowego, które natychmiastowo przekłada się na pozycję rzepki, a przez to zwiększone ryzyko zwichnięcia! Mówimy tu o Dwóch typowych sytuacjach:
a) Boczne przyparcie rzepki (dowiedz się więcej i wejdź w link)
To sytuacja zmiany prawidłowego ustawienia rzepki. Złe ustawienie rzepki zazwyczaj wynika z kilku czynników: koślawość stóp, koślawość kolan (statyczna bądź dynamiczna) lub asymetrii obciążania kończyn dolnych
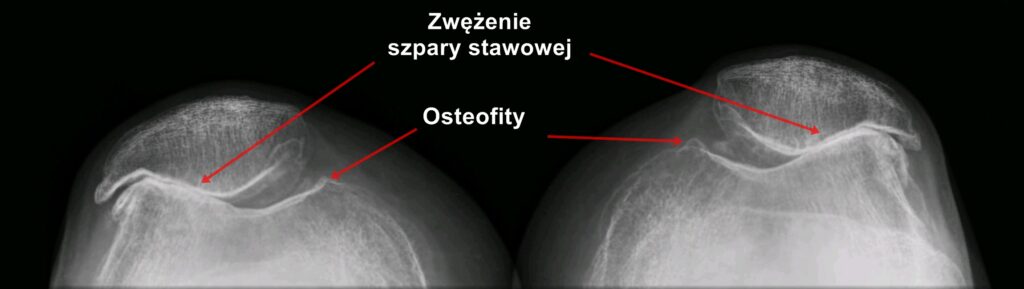
Fot, 4 Przykład bocznego przyparcia rzepki
b) Wysokie ustawienie rzepki
W tym przypadku duże napięcie mięśnia czworogłowego w niewielkim stopniu pociąga w górę rzepkę, co powoduje, że rzepka nie leży prawidłowo w swojej bruździe i jest bardziej niestabilna
W każdej z tych sytuacji nieprawidłowa pozycja rzepki w spoczynku zmienia prawidłowe działanie swoich stabilizatorów. Dodatkowo w przypadku koślawości stawu kolanowego powstaną ogromne siły spychające rzepkę do boczne co ułatwia zwichnięcie!
Ostatnim czynnikiem, który może wpływać na zwichnięcie rzepki jest wiek. Należy pamiętać, że z wiekiem zarówno mięśnie jak i układ torebkowo-więzadłowy tracą swoją wytrzymałość (nawet o 50%) co przy zwiększonej aktywności ruchowej (szczególnie sporcie) może sprzyjać urazom.
Diagnostyka zwichnięć rzepki
Podstawą prawidłowego procesu diagnostycznego jest oczywiście dobrze zebrany wywiad – lekarz (zaraz po urazie) lub fizjoterapeuta (przy rozpoczęciu rehabilitacji) powinien wypytać o przebyte wcześniej urazy, choroby współistniejące oraz zabiegi operacyjne. Podczas badania istotna jest ocena ruchomości stawu i funkcji stawu rzepkowo-udowego. Ważna jest także ocena osi kończyny dolnej i funkcji sąsiednich stawów. Podczas badania należy również zwrócić uwagę na zaniki mięśniowe, obrzęk czy miejsce pojawienia się dolegliwości bólowych.
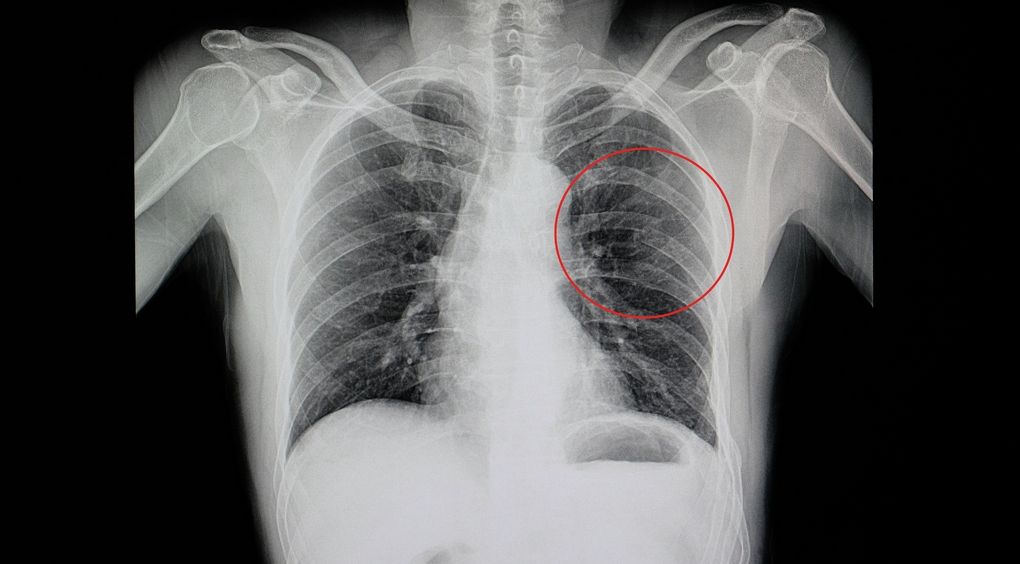
Drugiem elementem diagnostyki są badania obrazowe. Pierwszym i najtańszym z badań zaraz po zwichnięciu jest RTG. Przy projekcji AP można wykryć ewentualne złamanie kostno – chrzęstne lub obecność wolnych ciał w stawie kolanowym. Kluczową projekcją jeśli chodzi o rzepkę jest projekcja osiowa – dla prawidłowej oceny należy wykonać zdjęcie 2 stawów kolanowych. Z uzyskanego zdjęcia radiolog jest w stanie ocenić czy występuje zwyrodnienie stawu rzepkowo – udowego, nierównomierny obrys stawu, ewentualne skostnienia w przyczepach mięśniowych oraz przede wszystkim ustawienie rzepki i ewentualna dysplazja stawu powierzchni stawowej (o której pisałem wcześniej).
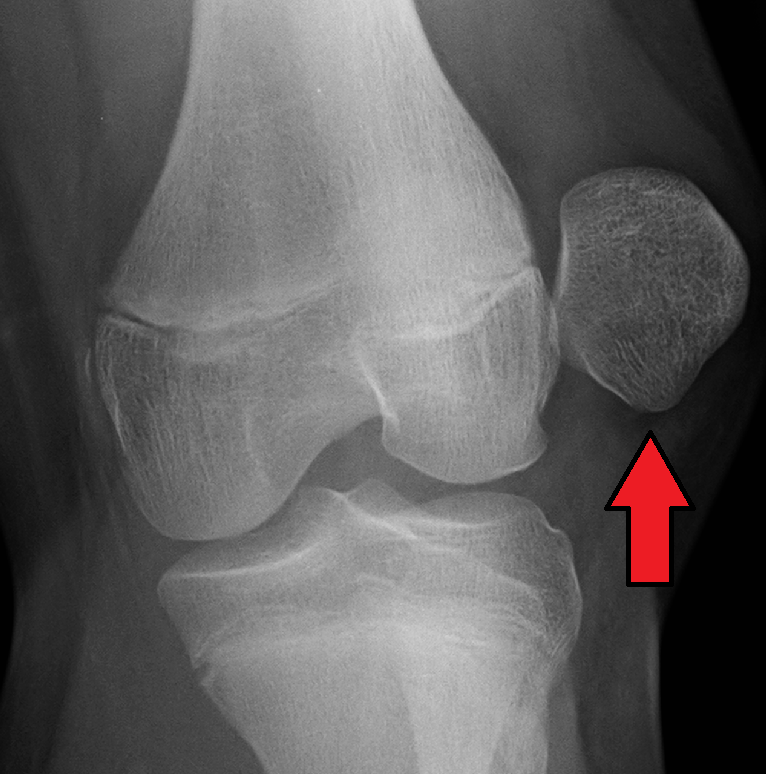
Fot. 5 Przykład zwichnięcia rzepki w obrazie RTG
Warto również wykonać MR (Rezonans magnetyczny). Dzięki niemu lekarz dokładnie może ocenić tkanki miękkie i chrząstkę, które mogły uszkodzić się podczas urazu. Wybór konkretnych badań zależy od wywiadu i podejrzeń lekarza co do potencjalnych uszkodzeń.
Leczenie zachowawcze zwichnięć rzepki
Przejdźmy teraz do sedna sprawy czyli leczenia. W przypadku leczenia każdego urazu mamy tylko dwie opcje. Pierwsza z nich to leczenie zachowawcze czyli odciążenie nogi zazwyczaj połączone ze stabilizacją (orteza) oraz rehabilitacja. Drugi scenariusz to operacja. O wyborze strategii decyduje lekarz biorąc pod uwagę stopień uszkodzeń.
Kiedy właściwie leczenie zachowawcze jest wskazane? Zazwyczaj lekarz decyduje się na ta strategie w kilku przypadkach:
– pierwsze zwichnięcie/podwichnięcie rzepki
– niewielkie uszkodzenia tkanek
W przypadku leczenia zachowawczego zazwyczaj kolano umieszcza się w specjalnym stabilizatorze, który w centralnej pozycji stabilizuje rzepkę. Czasem jeszcze kolano wkłada się w opatrunek gipsowy, takie rozwiązanie jednak może mieć bardziej negatywne skutki długofalowe (większa sztywność stawu i zaniki po ściągnięciu gipsu). Często dolegliwości bólowe oraz brak pewności nogi będzie wymagał odciążenie nogi po urazie za pomocą kul łokciowych.
Uszkodzenie struktur wokół rzepki wymaga unikania skrajnych ruchów w stawie, odpoczynku i unikania sytuacji, w których staw jest poddany nadmiernym obciążeniom (zmniejszenie ryzyko kolejnych uszkodzeń).

Fot. 6 Przykład stabilizatora wpływającego na centralne ustawienie rzepki
Rehabilitacja
Proces rehabilitacji można rozpocząć za zgodą lekarza prowadzącego. Generalnie im wcześniej tym lepiej, jednak przy takim problemie każdy przypadek jest indywidualny. Nad rehabilitacją musi czuwać doświadczony fizjoterapeuta, który będzie wiedział jak chronić uszkodzone struktury. Początkowym celem terapii powinna być praca nad redukcją obrzęku i dolegliwości bólowych. Pomoże w tym układanie nogi na podwyższeniu (stopa powyżej kolana, kolano powyżej biodra) z ruchami zgięcia i wyprostu stopy.
Jeśli dolegliwości bólowe na to pozwolą można rozpocząć delikatny trening wzmacniający bazujący na prostych ćwiczeniach aktywizujących wszystkie partie mięśniowe uda i podudzia. Pozwoli to zatrzymać proces zaniku mięśni i rozpocząć pracę nad poprawą stabilizacji rzepki. Z czasem ćwiczenia mogą być coraz to bardziej intensywne, zarówno w leżeniu i pozycji stojącej. Dalej jednak należy pamiętać o unikaniu sytuacji wywołujących ryzyko zwichnięcia (m. in.: dynamiczne zmiany kierunku chodu, skakanie, wychwiania z równowagi). Stała progresja trudności ćwiczeń powinna pomóc po kilku tygodniach poprawić stan układu mięśniowego. Jednak należy pamiętać, że całkowity powrót masy i siły mięśniowej może potrwać nawet kilka miesięcy!
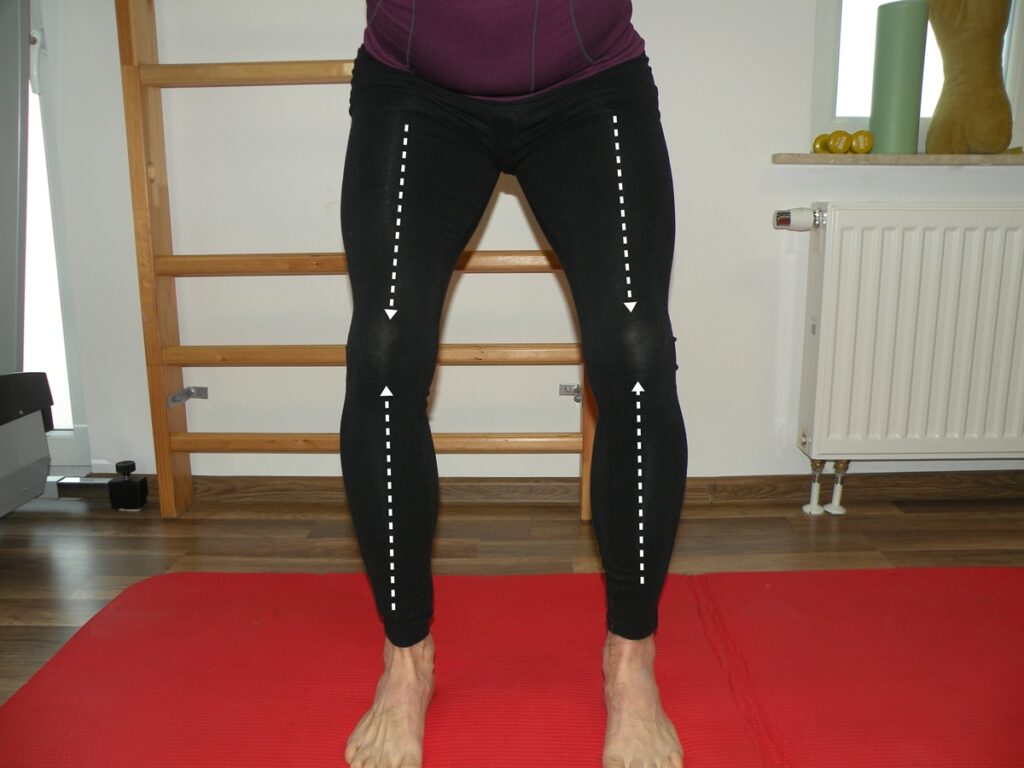
Fot. 7 Nauka prawidłowej osi obciążania kolan

Fot. 8 Nauka stabilności kolana na niestabilnym podłożu
Kluczowym elementem terapii powinna być stabilizacja. W przypadku kolana trening stabilizacji polega nad pracą nad prawidłową osią obciążenia stawu kolanowego, co wpływa na centralne ustawienie rzepki. Trening stabilizacji może mieć decydujące znaczenie dla redukcji ryzyka kolejnych zwichnięć w przyszłości. Kiedy kolano znajduje się w idealnej linii w stosunku do biodra i stopy wpływamy na balans mieśniowo-powięziowy struktur odpowiadających za centralne ustawienie rzepki. Praca nad korekcją (za pomocą lustra lub komentarza zwrotnego fizjoterapeuty) może zapamiętać prawidłową pozycję stawu. Z czasem kluczowa jest auto korekcja, która w momentach ewentualnych upadków może wpłynąć na utrzymanie rzepki na miejscu!
W treningu stabilizacji jeśli nie ma przeciwwskazań stale należy dbać o podnoszenie poprzeczki i utrudnianie ćwiczeń za pomocą zwiększania dynamiki oraz dodawanie niestabilnego podłoża (np. krążki sensomotoryczne, duże piłki, trampolina).
W wielu przypadkach terapia powinna skupiać się również nad pracą nad rozluźnieniem napięć mięśniowo-powięziowych związanych z urazem i zastosowanym po nim unieruchomieniu. Oprócz rejonu kolana rozluźnienia wymagają często odległe rejony, które mają wpływ na staw kolanowy (m. in.: stopa czy biodro). Bardzo ważna jest, także terapia manualna nad przywróceniem prawidłowego ślizgu rzepki (oczywiście pamiętając o ochronie uszkodzonej torebki stawowej i więzadeł).
Podczas procesu rehabilitacji korzystne jest wprowadzenie treningu wytrzymałościowego w stabilnych warunkach. Dobrze może tu się sprawdzić rower stacjonarny i orbitrek, które dają duże poczucie stabilizacji stawu a pozytywnie wpływają na wzrost siły mięśniowej i wytrzymałości siłowej.
W przypadku każdego zwichnięcia należy pamiętać, że rehabilitacja to dłuższy proces i nie należy oczekiwać, że po 2-3 tygodniach wrócisz do pełni sił. Często wielu pacjentów po okresie 3 miesięcy nie wraca do stanu sprzed zwichnięcia! Jednak tak jak już wspominałem jest to bardzo indywidualne i mocno zależne od stopnia uszkodzeń i wcześniejszej aktywności!
Fizykoterapia
Zabiegi z zakresu fizykoterapii stosuje się tylko jako uzupełnienie terapii. W przypadku problemów rzepki zabiegi mają na celu działać przeciwbólowo, przeciwzapalnie i regeneracyjne. Korzystne może być stosowanie krioterapii, magnetoterapii, laseroterapii oraz hydroterapii.
Farmakoterapia
W przypadku kiedy po zwichnięciu przez dłuższy czas utrzymują się przeciążenia w stawie rzepkowo-udowym można rozważyć iniekcje z kwasu hialuronowego w celu odżywienia chrząstki stawowej.
Zaopatrzenie ortopedyczne – zobacz jaki sprzęt polecam do ćwiczeń i rehabilitacji?
Nie trać czasu kliknij w link i przejdź do mojego sklepu
Zaraz po urazie lub operacji wskazany jest stabilizator wpływający na centralne ustawienie rzepki i zabezpieczający przed kolejnym przesunięciem rzepki. Po zabiegu lub urazie warto zastosować odciążenie kolan za pomocą kul lub balkonika. W przypadku rehabilitacji bardzo przydatne są różnego rodzaju gumy i taśmy, piłki, krążki sensomotoryczne oraz mata do ćwiczeń. W stanach zaostrzenia bólu pomocne mogę być Cold packi do hamowania obrzęku i stanu zapalnego. 
Leczenie operacyjne w przypadku zwichnięć rzepki
Dobór odpowiedniej metody operacji zależy od wyniku badań diagnostycznych i przeprowadzonego badania. Lekarz bierze pod uwagę przyczynę zwichnięcia, możliwe działania niepożądane oraz skuteczność danej metody. W artykule omówimy niektóre ze sposobów operacji. Musisz wiedzieć, że nie ma jednego postępowania operacyjnego, które będzie najlepsze dla wszystkich pacjentów – każdy przypadek jest rozpatrywany indywidualnie.
Temat leczenia operacyjnego zwichnięć rzepki jest dość obszerny. Na początku zastanówmy się kogo operacja nie ominie. Zazwyczaj zabieg wykonuje się w przypadku drugiego zwichnięcia rzepki lub pierwszego, w którym doszło do znacznych uszkodzeń tkanek miękkich lub chrząstki stawowej! Operację zaleca się także sportowcom.
Różne strategie leczenia chirurgicznego
Przywrócenie stabilności rzepki
Kiedy do zwichnięcia doszło w wyniku nieszczęśliwego urazu, a nie w wyniku zaburzeń budowy anatomicznej stawu (np. dysplazja czy koślawość kolan) zabieg polega najczęściej na naprawie więzadła rzepkowo-udowego przyśrodkowego. Często więzadło można podszyć. Czasem sytuacja wymaga rekonstrukcji więzadła z użycie innych naszych tkanek (najczęściej pobrany fragment ścięgien mięśnia smukłego i półścięgnistego). Jeśli doszło do uszkodzenia chrząstki to zabieg wiąże się z replantacją chrząstki co jest bardzo ważną procedura pod kątem właściwości chrząstki na przyszłość!
Przywrócenie stabilności w połączenie ze zmiana osi pracy rzepki.
Tego typu zabiegi mają na cele zmianę osi pracy rzepki, tak by nie dopuścić do ponownego zwichnięcia rzepki!
Jedną ze strategii zmiany osi pracy rzepki jest przeniesienie guzowatości kości piszczelowej, co powoduje znaczna zmianę funkcji pracy mięśnia czworogłowego (głównego stabilizatora stawu kolanowego w tym rzepki). Jeszcze inną opcją jest zmiana osi obciążenia stawu kolanowego przez osteotomie (zmiana osi kości piszczelowej). W praktyce istnieje wiele możliwości wykonania tego zabiegu.
Po zabiegu zazwyczaj pierwszy okres będzie wiązał się noszeniem stabilizatora na staw kolanowy i poruszaniem się o kulach. Właściwy proces rehabilitacji często zaczyna się po 2 tygodniu od zabiegu. Jednak powrót do zwiększonej aktywności to często okres kilku miesięcy, a do sportu jeszcze więcej. Przebieg rehabilitacji będzie zawsze indywidualny, ale mocno zbliżony do tego co opisałem dla leczenia zachowawczego.
Rokowania w zwichnięciach rzepki
Kiedy masz problem zwichnięcia rzepki Twoja sytuacja jest zależna od przynajmniej kilku czynników. Należą do nich budowa Twojego kolana, wiek, rodzaj aktywności oraz do jakich uszkodzeń doszło podczas zwichnięcia! Po pierwszym zwichnięciu zazwyczaj leczenie polega na odciążeniu a później rehabilitacji. Często po pierwszym zwichnięciu i dobrze przeprowadzonej rehabilitacji nie dojdzie już nigdy do zwichnięcia! Kolejne zwichnięcia zazwyczaj wymagają operacji. Nawet po operacji istnieje możliwość powrotu do sportu! Zawsze jednak będzie istniało ryzyko kolejnego zwichnięcia.
Jeśli masz pytania i wątpliwości co robić, kiedy problem dotyczy Ciebie, umów się ze mną na Konsultację Online
Podobał Ci się artykuł? Oceń go i zostaw komentarz, to pomoże znaleźć go innym!
Przemek Jureczko
Fotografie
4. By James Heilman, MD – Own work, CC BY-SA 4.0, https://commons.wikimedia.org/w/index.php?curid=49147240
5. By grace.jun719 – https://www.flickr.com/photos/133521445@N06/36209261475/, CC BY 2.0, https://commons.wikimedia.org/w/index.php?curid=61563298

Jestem fizjoterapeutą i propagatorem zdrowego stylu życia. Moim celem nr 1 jest powrót pacjentów do sprawności. Pisząc i nagrywając dla Was materiały staram się wskazać właściwą drogę do zdrowia i pokazać ile zależy od Ciebie!





Najnowsze komentarze