W tym artykule w przystępny sposób przekaże Ci informacje na temat:
– Różnych złamań rzepki
– Objawów i przyczyn tego problemu
– Różnych strategii leczenia
– Rokowań i wskazówek niezbędnych do powrotu do aktywności :)
Złamanie rzepki nie jest częstym urazem w porównaniu do innych złamań w obrębie układu ruchu. To nie zmienia jednak faktu, że jeśli masz złamaną rzepkę, to nie jesteś w komfortowej sytuacji. Celem tego artykułu będzie przeprowadzenie Cię przez złożony proces leczenia oraz powrotu do sprawności. Artykuł będzie się składał z kilku rozdziałów, w których dowiesz się o objawach, diagnostyce, rehabilitacji oraz tym na co należy zwrócić uwagę kiedy będziesz wracał do życia codziennego. No to zaczynamy :)
Trochę o anatomii w przypadku złamań rzepki
Żebyś zrozumiał czego dotyczy Twój obecny problem, warto rzucić okiem na anatomię stawu kolanowego co ułatwi zrozumienie dalszych zagadnień.
Staw kolanowy to największy staw w organizmie człowieka, który zbudowany jest z kości udowej, piszczelowej a także rzepki. Tak naprawdę mówiąc o kolanie musimy zrozumieć, że to tak naprawdę 2 oddzielne stawy.
– Staw piszczelowy udowy (połączenie kości udowej z piszczelą), to duży staw który jest odpowiedzialny głównie za ruch zginania i prostowania kolana
– Staw udowo-rzepkowy, to niewielki staw, który wspomaga działania stawu piszczelowo-udowego.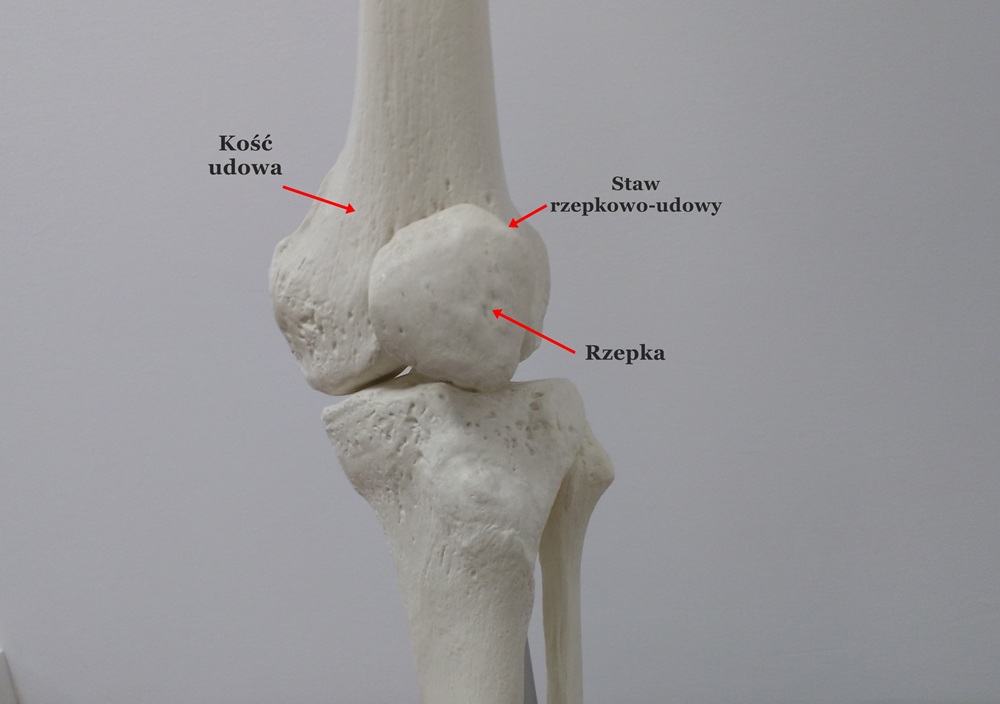 Staw rzepkowo-udowy
Staw rzepkowo-udowy
Staw kolanowy to jeden z najważniejszych stawów układu ruchu. Działanie stawu opiera się na dwóch głównych funkcjach:
– ruchomość: pozwala na złożone ruchy takie jak chodzenie, bieganie, skakanie
– stabilność: pozwala na przenoszenie dużych obciążeń w zmiennych warunkach.
Taka sytuacja wymusza stały kompromis i pracę wszystkich struktur znajdujących się wokół stawu, tak by nie dopuścić do powtarzających się przeciążeń czy urazów.
Rzepka
Rzepka to trójkątna kość leżąca z przodu kolana, gdzie wierzchołek trójkąta skierowany jest ku dołowi. Rzepka łącząc się z kością udowa ma dwie powierzchnie stawowe: boczną i przyśrodkową. Rzepka stabilizowana jest do kości udowej za pomocą torebki stawowej i troczków rzepki.
Rzepka rozpoczyna kostnieje (zaczyna tworzyć integralna całość) w wieku dziecięcym około 4-7 roku życia. Czasami jednak nie dochodzi do całkowitego zrostu rzepki. Mówimy wtedy o rzepce dwudzielnej (połączenie dwóch części kości za pomocą tkanki włóknistej lub chrzęstnej). Bardzo często taka budowa rzepki nie ma wpływu na funkcje kolana i nie daje żadnych objawów bólowych.
Funkcja rzepki – po co nam ta kość?
Na pierwszy rzut oka wydaje się, że rzepka nie może mieć dużego znaczenia dla działania kolana, nic bardziej mylnego rzepka odgrywa istotną rolę przez dwie swoje główne funkcje:
– Ochrona stawu kolanowego
Położenie i złożona budowa stawu kolanowego (kompromis między ruchomością i stabilnością) sprzyja licznym urazom. Dlatego obecność rzepki chroni przednią cześć stawu (podobna funkcja do zderzaka w samochodzie).
– Wpływ na biomechanikę działania mięśnia czworogłowego i stawu piszczelowo-udowego
Rzepka poprzez swoje położenie odrywa kluczową rolę w działaniu mięśnia czworogłowego uda. Mięsień czworogłowy odpowiedzialny jest za ruch wyprostu, a także jest jednym z głównych stabilizatorów stawu kolanowego. Dzięki rzepce o około ¼ wzrasta siła mięśnia czworogłowego. Brak rzepki może powodować znaczne przeciążenia stawu piszczelowo-udowego, które sprzyjają powstaniu stopniowych zmian zwyrodnieniowych.
Tak więc rzepka pomimo, że jest małą kością to jednak jej rola dla całego stawu kolanowego jest kluczowa. U zdrowego człowieka, rzepka jest dobrze widoczna z przodu kolana. Gdy kolano jest wyprostowane, a cały układ torebkowo-więzadłowy jest rozluźniony można spokojnie rzepkę przesuwać w górę i dół oraz w kierunku bocznym i przyśrodkowym.
Złamanie rzepki – różne typy
Na wstępie można zaznaczyć, że złamania rzepki zdarzają się rzadko, szacuje się, że stanowią około 1% wszystkich złamań. Dwukrotnie częściej zdarzają się mężczyznom. Złamania kości rzepki możemy podzielić na kilka rodzajów. Pierwszy dość istotny podział to podział ze względu na stabilność. Wyróżniamy tu dwa typy złamań:
– Stabilne: W takim przypadku miejsce złamania rozdziela minimalna szpara, bardzo często złamanie nie przechodzi przez cały przekrój kości. Zazwyczaj siła powodująca złamanie nie jest duża
– Niestabilne: To złamania, w których brzegi złamania rozeszły się i nie leżą prawidłowo. Ten rodzaj złamania zazwyczaj wymaga chirurgicznej interwencji. Ten uraz związany jest z większą siłą urazu.
Złamania rzepki możemy również klasyfikować ze względu na lokalizację i przebieg szczeliny złamania:
-złamania poprzeczne: bardzo często szczelina złamania znajduje się w okolicach połowy rzepki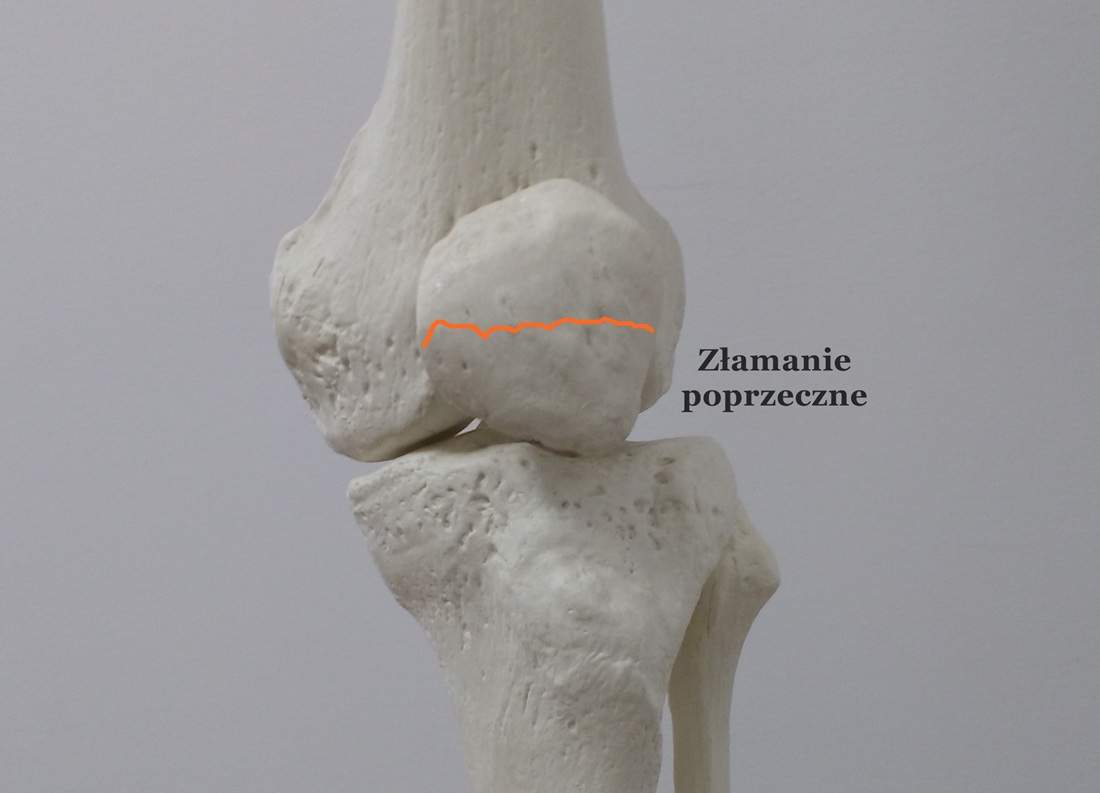
– złamanie wertykalne: należy do rzadszych złamań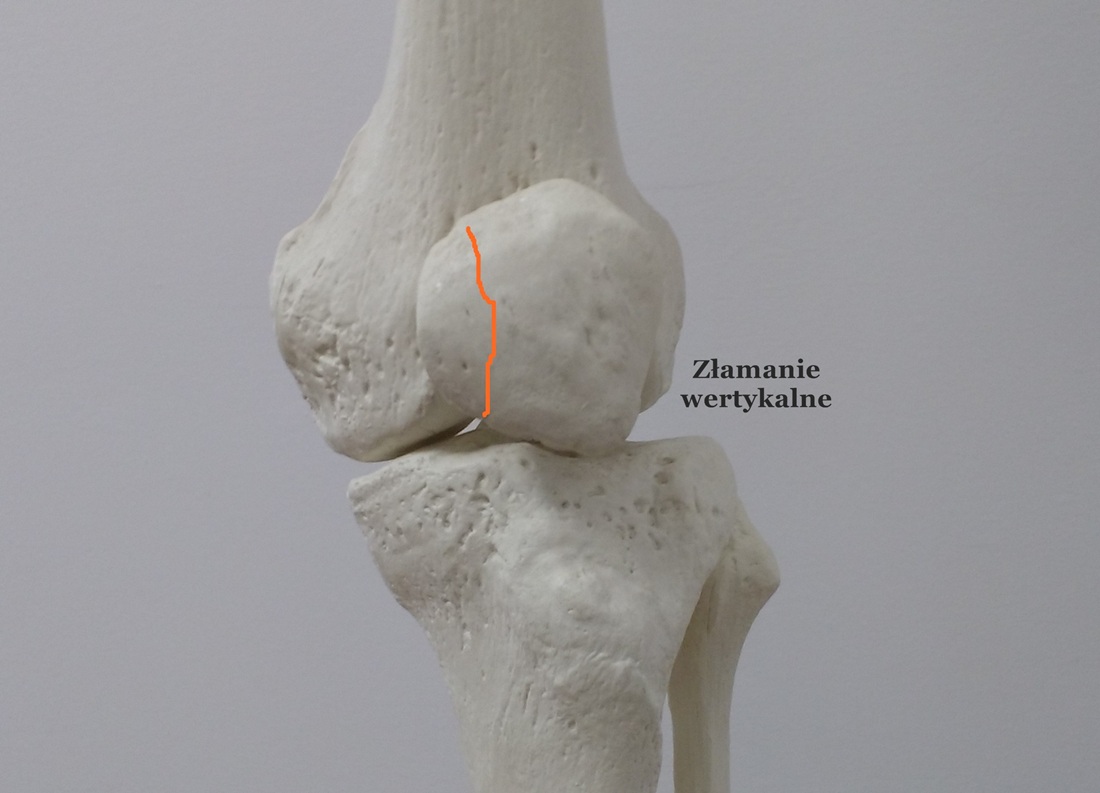
– złamanie brzeżne: W tym złamaniu dochodzi do złamania tylko bocznej lub przyśrodkowej części rzepki
– złamania chrzęstno-kostne: w tym złamaniu dochodzi do oderwania części chrzestnej oraz fragmentu kości, najczęściej tego typu złamanie jest związane ze zwichnięciem rzepki.
– złamania rzepki wielofragmentowe (wieloodłamowe): to rodzaj złamania, w którym dochodzi do rozkawałkowania struktury rzepki. Złamanie to może być zarówno stabilne jak i niestabilne. Zazwyczaj tego typu złamanie wynika z mechanizmu bezpośredniego (mocne uderzenie kolanem w inny przedmiot). Ten typ złamanie, może najgorzej rokować, ze względu na uszkodzenia zarówno tkanki kostnej jak i chrząstki budującej staw rzepkowo-udowy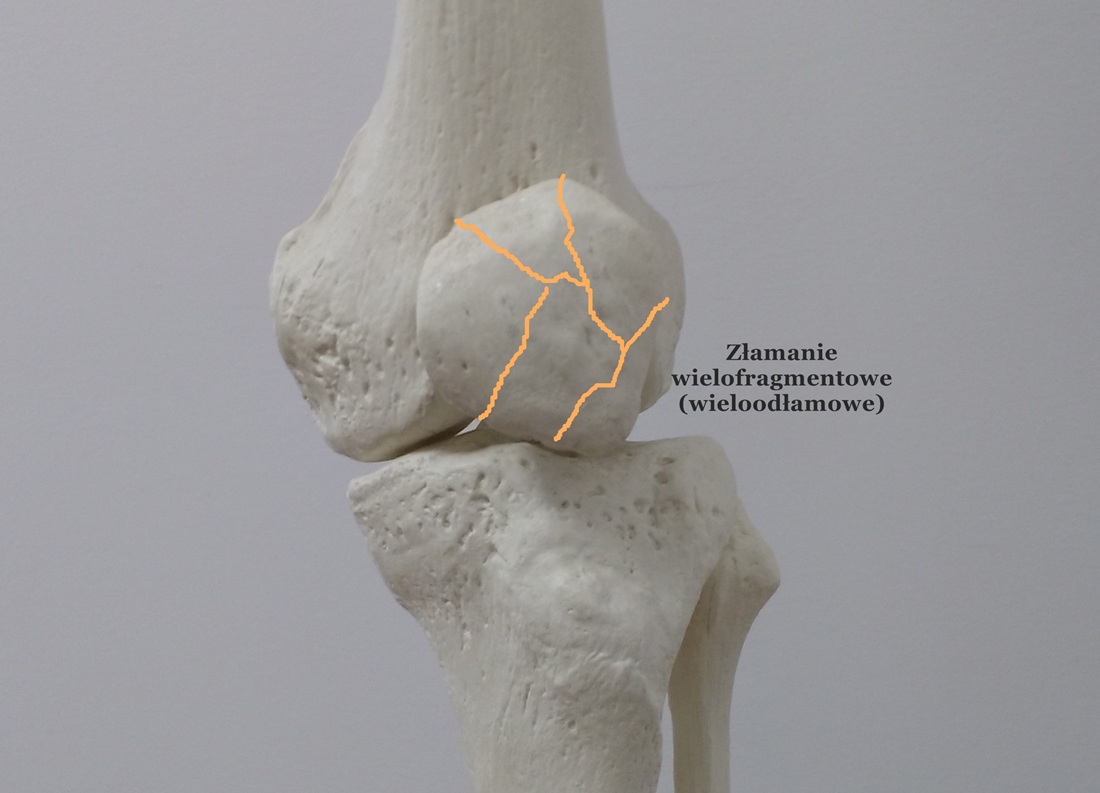
– złamanie awulsyjne: Jest to złamanie wierzchołka rzepki, do którego dochodzi poprzez mocne szarpniecie więzadła rzepki przyczepiającego się do wierzchołka rzepki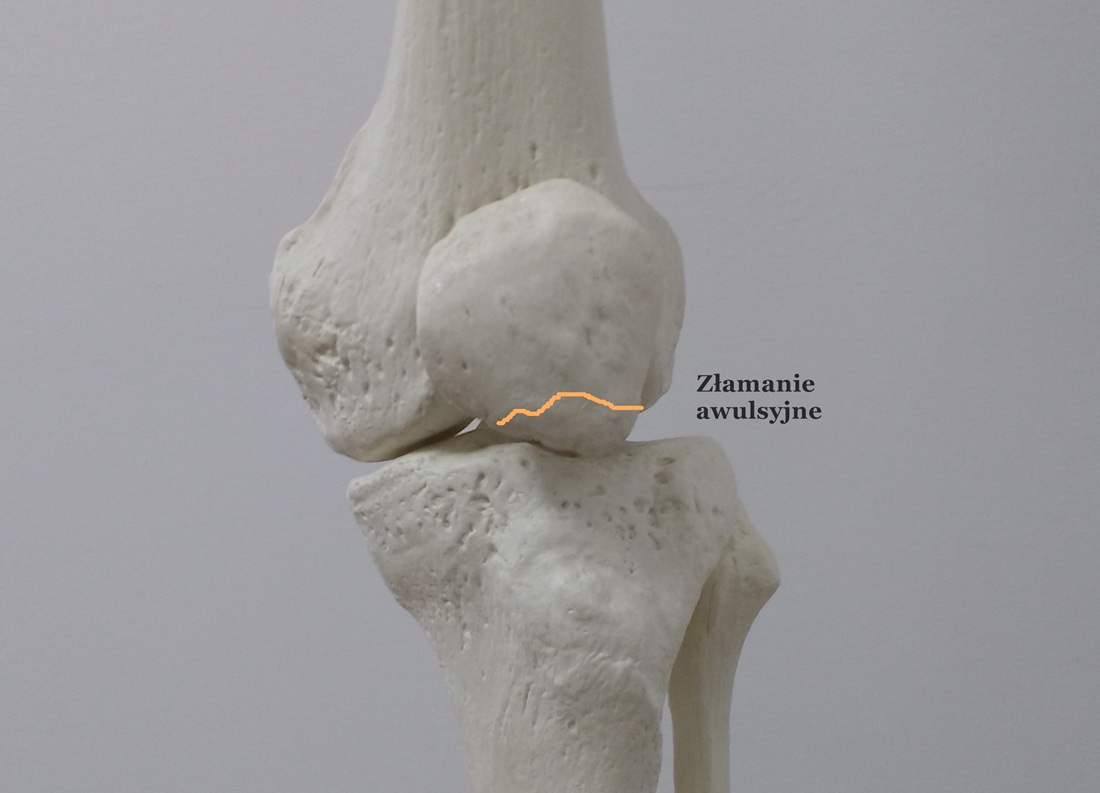
W niektórych złamaniach kość może przebić skórę. Mówimy wtedy o złamaniach otwartych, które mogą kończyć się powikłaniami i opóźnionym gojeniem. Największym problemem może tu być uszkodzenie tkanek miękkich oraz pojawienie się zakażenia. Bardzo często ten typ złamania jest urazem towarzyszącym np. w przypadku zerwania więzadeł kolana czy złamania kości udowej.
Objawy w złamaniu rzepki
W przypadku każdego urazu rzepki, pojawiają się zbliżone objawy, których nasilenie jest zależne od siły urazu, typu złamania i rozległości wszystkich uszkodzeń. Do najczęstszych objawów możemy zaliczyć:
– Ból: może nasilać się przy każdym ruchu kolana. Dodatkowo nawet niewielki ruch stopy czy biodra może nasilać objawy.
– Krwiak: Uszkodzenie struktury kości oraz okolicznych tkanek miękkich powoduje uszkodzenie naczyń krwionośnych powodujących wysączenie krwi.
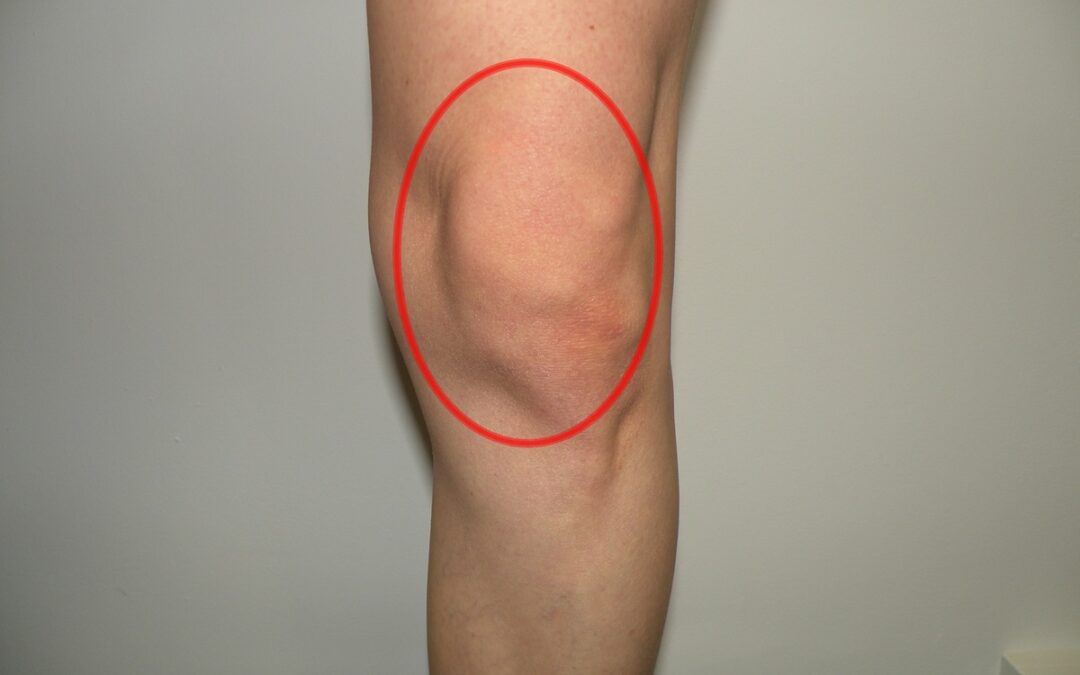
– Zmiana obrysu stawu: Staw kolanowy zmienia swój wygląd. Rzepka może być przemieszczona ze swojego centralnego ustawienia, ponadto z powodu krwiaka i wysięku jej obrys może nie być widoczny
– Pogorszenie stabilności: stabilność stawu kolanowego może być osłabiona, próba obciążenia nogi po urazie może wywoływać brak poczucia pewności oraz wzmagać ból
– Ograniczenie ruchomości: Złamanie w dużym stopniu ogranicza ruchomość w stawie kolanowym.
W przypadku analizy złamania należy wykluczyć rzepkę dwudzielną lub trójdzielną, która jest anomalią anatomiczną, gdzie rzepka składa się z dwóch lub trzech części.
Przyczyny złamania rzepki
Istnieje kilka mechanizmów złamania rzepki:
Złamania bezpośrednie
To najczęstszy typ złamania rzepki, w którym dochodzi do bezpośredniego uderzenia rzepki o twardy przedmiot. Szacuje się że w zdecydowanej większości przypadków tego typu uraz pojawia się w wypadkach samochodowych, kiedy kolano uderza o kolumnę kierownicy lub deskę rozdzielcza (na szczęście coraz więcej samochodów posiada poduszkę powietrzna chroniącą kolana). Ten typ urazu to również wszelkiego rodzaju upadki, z silnym uderzeniem kolana o podłoże. Uraz może się również pojawić podczas uprawianiu sportu np. przy kontakcie dwóch zawodników.
Złamanie pośrednie
Przyczyną tego złamania jest ogromna siła działająca na staw rzepkowo-udowy. Do takiej sytuacji dochodzi najczęściej podczas lądowania na zgięty staw kolanowy. Bardzo duże siły pojawiające się podczas lądowania mogą powodować uszkodzenie tkanek miękkich lub powodować złamanie.
Do złamania rzepki może dojść łatwiej w wyniku osłabienia struktury kości. Taka sytuacja może mieć miejsce w przypadku choroby nowotworowej lub osteoporozy.
Diagnostyka złamań rzepki
Po urazie rzepki konieczna jest jak najszybsza diagnostyka przeprowadzona przez lekarza ortopedę. Powinna się ona składać z dwóch etapów:
Badanie
Badanie powinno polegać na ocenie całej kończyny dolnej i porównaniu jej ze stroną przeciwną. Lekarz powinien zwrócić uwagę na wszelkie krwiaki i uszkodzenia tkanek miękkich. W niestabilnych złamaniach (rozejście dwóch końców rzeki) ocenić można położenie elementów kostnych. Bardzo często próba jakiegokolwiek ruchu w stawie kolanowym będzie znacznie utrudniona ze względu na obrzęk i duży ból.
Diagnostyka obrazowa
Zazwyczaj rozpoczyna się od wykonania zdjęć RTG, wykonywanych z przodu i boku stawu. Podwójne zdjęcie jest bardzo przydatne w przypadku niewielkich złamań, które mogą być trudne do oceny tylko z jednej perspektywy. W przypadkach bardziej złożonych przydatne może być wykorzystanie MR (Rezonans magnetyczny) lub TK (Tomografia komputerowa). Szczególne trudności diagnostyczne daje złamania wielofragmentowe (wieloodłamowe), gdzie istotna jest weryfikacja położenia wszystkich fragmentów uszkodzonej kości.
RTG rzepki (staw rzepkowo-udowy) Fot 1
Leczenie złamania rzepki
Podjęcie decyzji przez lekarza o wyborze właściwego leczenia to kluczowa decyzja, która ma wpływ na regenerację i Twój powrót do sprawności. Niestety błędna decyzja na tym etapie może prowadzić do poważnych konsekwencji, które opisze w dalszej części artykułu.
Leczenie zachowawcze
Lesznie zachowawcze dotyczy głównie złamań nie przemieszczonych, jednakże istnieje jeszcze kilka innych szczegółowych czynników, które lekarz bierze pod uwagę decydując się na tą strategie leczenia. Leczenie zachowawcze polega na zastosowaniu gipsu lub ortezy kolana w wyprostnym ustawieniu stawu. W przypadku zastosowania ortezy lekarz stopniowo zezwala (jest to bezpośrednio związane z oceną zrostu kostnego rzepki) na zmianę ustawienia zegara ortezy zezwalając na coraz to większy kat zgięcia.
Zazwyczaj niezbędny czas noszenia stabilizacji wynosi od 4-6 tygodni jednak okres ten jest indywidualny dla każdego pacjenta. W trakcie noszenia stabilizacji niezbędne jest odciążenie nogi za pomocą kul lub balkonika. W przypadku usztywnienia stawu kolanowego trzeba się liczyć z ograniczeniem ruchomości stawu po ściągnięciu stabilizacji (wydłuża to czas rehabilitacji), dlatego patrząc od strony minimalizacji powikłań leczenia, korzystniejsze wydaje się noszenie ortezy oraz skracanie czasu (na ile to możliwe i zasadne) noszenia stabilizacji.
Rehabilitacja
Wraz z oceną zrostu kostnego lekarz decyduje o rozpoczęciu procesu rehabilitacji. Proces rehabilitacji musi być ostrożny i wykonywany przez doświadczonego fizjoterapeutę, który powinien współpracować z lekarzem prowadzącym. Celem leczenia będzie likwidacja obrzęku, sztywności stawowej oraz poprawa siły i stabilności stawowej.
Na proces rehabilitacji będzie składało się wiele różnych elementów terapii. Terapię warto rozpocząć od rozluźniania mięśniowo-powięziowego kolana, uda oraz podudzia. Dodatkowo pomocne może być rozluźnienie odległych rejonów, które mogą w sposób pośredni przyczyniać się do ograniczenia ruchomości. Rozluźnienie tkanek miękkich przyspieszy proces regeneracji, poprawi krążenie oraz mobilność stawową. Dodatkowo mogą zostać usunięte zrosty i zwłóknienia w obrębie mięśni i powięzi wokół stawu kolanowego.Rehabilitajca stawu kolanowego
W przypadku ograniczenia ruchomości stawu kolanowego konieczna może być poprawa zakresu ruchomości. Przyczynią się do tego ćwiczenia, rozciąganie oraz terapia manualna (poprawi elastyczność torebek stawowych oraz tkanek okołostawowych). Wszystkie elementy tego typu terapii muszą być wprowadzone stopniowo w miarę gojenia się wszystkich uszkodzonych struktur.
W miarę trwania rehabilitacji i uzyskiwaniu postępów zrostu kostnego lekarz będzie zezwalał na zwiększanie obciążenia kończyny dolnej. Kluczowa będzie wtedy reedukacja chodu. Początkowo nauka równomiernego obciążenia obydwu nóg z czasem nauka chodu w rożnych warunkach (schody, chód po nierównym podłożu). Cały ten proces powinien nadzorować fizjoterapeuta decydując (w porozumieniu z lekarzem) o odrzuceniu kul.
Kolejnym etapem procesu rehabilitacji powinna być stabilizacja. Jest to bardzo ważny element terapii bowiem dąży on do trwałej zmiany nieprawidłowych obciążeń stawu kolanowego. W przypadku ćwiczeń stabilizujących kluczowe jest osiągnięcie prawidłowego ustawienia osi kończyny dolnej (ustawienie biodra, kolana i stopy w jednej osi). Ćwiczenia stabilizujące powinno się rozpocząć od minimalnego obciążenia stawu (prawidłowe obciążenie kości przyspiesza zrost). W przypadku braku dolegliwości bólowych należy zwiększać obciążania i podnosić trudność ćwiczeń (np. poprzez dodanie niestabilnego podłoża).
Zazwyczaj po złamaniu bardzo szybko pojawiają się zaniki mięśniowe. Odbudowa siły i masy mięśniowej może potrwać kilka miesięcy dlatego jak najszybciej należy rozpocząć proces wzmacniania mięśni. W tym celu warto korzystać z roweru stacjonarnego, orbitreka, a z czasem na siłowni rozpocząć indywidualny trening (początkowo pod okiem fizjoterapeuty). Fizjoterapeuta powinien dobierać trudność ćwiczeń w zależności od osiąganych postępów i etapów gojenia. Gdy siła i zakres ruchu będą na odpowiednim poziomie ważny będzie powrót do dynamicznej aktywności, by uzyskać poziom sprawności sprzed urazu.
Fizykoterapia
Fizykoterapia ma na celu zmniejszenie objawów bólowych. Ciekawostką może być stosowanie pola magnetycznego już w momencie usztywnienia kości opatrunkiem gipsowym lub ortezą (w celu przyspieszenia zrostu). Innymi zabiegami może być stosowanie elektrostymulacji mięśniowej dla pobudzenia pracy mięśni, pomocna może być również hydroterapia, krioterapia oraz laseroterapia.
Zaopatrzenie ortopedyczne – zobacz jaki sprzęt polecam do ćwiczeń i rehabilitacji?
Kliknij na link i zajrzyj do mojego Sklepu!
W przypadku rehabilitacji po złamaniu rzepki niezbędny będzie balkonik lub kule łokciowe dla odciążenia kończyny dolnej po urazie. W momencie powrotu do codziennej aktywności, korzystne może być noszenie ortezy, która będzie chroniła rzepkę oraz wpłynie na poprawę stabilności stawu. Warto jednak pamiętać, że tego typu pomoc może być stosowana tylko przez kilka godzin dziennie, ponieważ stosowanie jej przez dłuższy okres czasu może wpływać na osłabienie siły mi. W przypadku rehabilitacji bardzo przydatne są różnego rodzaju gumy i taśmy, piłki, krążki sensomotoryczne oraz mata do ćwiczeń. W stanach zaostrzenia bólu pomocne mogę być Cold packi do hamowania obrzęku i stanu zapalnego. 
Leczenie operacyjne
W przypadku złamań niestabilnych niezbędny jest zabieg operacyjny. Celem zabiegu operacyjnego jest uzyskanie jak najbardziej fizjologicznego zrostu kostnego z odtworzeniem na ile to możliwe powierzchni stawowych. Nie jest to proste zadanie szczególnie w przypadku wielu fragmentów złamania. Łączenie fragmentów kostnych odbywa się za pomocą metalowej stabilizacji (druty, śruby) oraz specjalnej taśmy trzymającej odłamy kostne. W przypadku niektórych złożonych złamań nie ma możliwości stabilizacji “sklejenia” wszystkich odłamów kostnych. Po wykonaniu zabiegu stosuje się opatrunek gipsowy zazwyczaj na okres 6 tygodni i zaleca się odciążenie nogi za pomocą kul lub balkonika.Operacja rzepki Fot. 3
Przykładowa operacja rzepki
Rehabilitacja po operacji rzepki
Proces rehabilitacji po wykonanej operacji będzie indywidualny i zależy od decyzji lekarza oraz fizjoterapeuty. Dochodzenie do pełni sił to czas kilku miesięcy. Założenia prowadzenia rehabilitacji są bardzo zbliżone do tego co opisałem w przypadku leczenia zachowawczego. Do różnic w przypadku rehabilitacji pooperacyjnej będzie należała praca nad rozluźnieniem i poprawą elastyczności blizn pooperacyjnych.
Rokowania i powikłania w przypadku złamania rzepki
Każdy proces leczenia może nieść za sobą powikłania, niestety w przypadku urazów mogą one zdarzać się częściej ponieważ dochodzi do trwałej zmiany struktury kości czy tkanek miękkich. Postaram się opisać wszystko co może pójść nie tak i jakie to może mieć konsekwencje długofalowe dla Twojej sprawności.
W przypadku złamań stabilnych nie powikłanych rokowania są dobre i większości przypadków następuje pełny powrót do sprawności. W sytuacji odwrotnej czyli w przypadku złamań niestabilnych wielofragmentowych ilość komplikacji (ból przedniej części stawu oraz zaburzenia funkcji stawu kolanowego) może sięgać nawet 50 % przypadków :( Do różnych powikłań złamania rzepki możemy zaliczyć:
Ograniczenie ruchomości stawu klanowego
Taka sytuacja może być wynikiem kilku czynników. Bardzo często ograniczenie ruchomości jest wynikiem długiego czasu leczenia w unieruchomieniu (opatrunek gipsowy) Musisz wiedzieć, że każde unieruchomienie to powstanie zrostów w obrębie torebki stawowej, która utrudnia naturalny ślizg i toczenie dwóch powierzchni stawowych. Niestety w przypadku gojenia jesteś w sytuacji między młotem a kowadłem. Dłuższe unieruchomienie to lepsze warunki stabilizacji i większe szanse uzyskania zrostu kostnego, krótsze unieruchomienie może utrudniać zrost jednak niesie za sobą mniej komplikacji. Jak zawsze optymalne rozwiązania są najlepsze.
Gorsza ruchomość może również wynikać z uszkodzeń tkanek miękkich, do których doszło w trakcie urazu lub w wyniku zmienionej budowie rzepki (po złamaniu), która ma utrudniony ślizg po kości udowej.
W przypadku znacznego ograniczenia ruchomości leczenie powinno polegać na intensywnej rehabilitacji, jeśli ona nie daje poprawy konieczny może być ponowny zabieg operacyjny, po którym następuje wczesna rehabilitacja.
Zaburzenie funkcji stawu kolanowego
W tym przypadku problem wynika ze złego dopasowania powierzchni stawowych rzepki i kości udowej oraz zmiany długości tkanek miękkich stabilizujących ten staw. Efektem tego są trudności z wyprostem kolana lub znaczące osłabienie siły mięśniowej mięśnia czworogłowego (nawet o 30 % w stosunku do nogi przeciwnej).
Utrata stabilności odłamów kostnych
Do utraty stabilności odłamów kostnych może dojść w wyniku źle dobranej stabilizacji odłamów kostnych (nieodpowiednie ustawienie śrub, drutów lub taśmy stabilizującej złamanie).
Zakażenia
Zakażenia zdarzają się rzadko. Mogą one być wynikiem powikłań operacji lub drażnienia zastosowanej stabilizacji kości rzepki. Leczenie zakażeń opiera się na farmakoterapii albo na ponownym zabiegu operacyjnym.
Brak zrostu kostnego
Taki przypadek najczęściej dotyczy pacjentów leczonych zachowawczo. W tej sytuacji istnieją dwa rozwiązania. W przypadku pacjentów młodszych i nie wykonujących pracy fizycznej korzystne może być przedłużenie unieruchomienia i tymczasowa zmiana wzorca chodu by dać szanse kości na ukończenie gojenia. W przypadku pacjentów starszych (szczególnie kiedy ich praca wymaga ruchu) niezbędny może być zabieg operacyjny.
Zmiany zwyrodnieniowe
Niestety jest to częste powikłanie. W stawie rzepkowo-udowym bez żadnego urazu początki zmian zwyrodnieniowych rozpoczynają się po 30 roku życia! dlatego powikłania po złamaniu będą silne skorelowane z wcześniejszym stanem chrząstki w tym stawie.
Oczywiście duży wpływ na prace stawu i późniejsze zużycie chrząstki będzie miało ułożenie powierzchni stawowych rzepki. W przypadku skomplikowanych złamań wielofragmentowych odtworzenie właściwych powierzchni stawowych nie jest możliwe,
dlatego może mieć to negatywne przełożenie na zużycie chrząstki i przewlekłe dolegliwości bólowe.
Najczęstsze pytania
Czy z pękniętą rzepka można chodzić?
To wszystko zależy od decyzji lekarza, który ocenia rodzaj pęknięcia na zdjęciach RTG i na tej podstawie ocenia możliwości obciążania nogi po urazie.
Jak długo trwa leczenie złamanej rzepki?
Minimalny czas gojenia i uzyskania zrostu kostnego to 5-6 tygodni. Jednakże do procesu gojenia trzeba dodać od 1-3 miesięcy rehabilitacji, która pozwoli na powrót do pełnej aktywności
Podsumowanie
Podsumowując problem złamania rzepki pamiętaj, że kluczowym czynnikiem jest dobra decyzja lekarza odnośnie wybrania właściwej strategii leczenia oraz kontynuacja leczenia poprzez proces właściwie przeprowadzonej rehabilitacji. Po Twojej stronie leży natomiast stosowanie się do zaleceń lekarza i fizjoterapeuty oraz profilaktyka przeciążeń stawu kolanowego przez kilka miesięcy po zakończonym procesie leczenia.
Jeśli masz pytania i wątpliwości co robić, kiedy problem dotyczy Ciebie, umów się ze mną na Konsultację Online
Podobał Ci się artykuł? Oceń go i zostaw komentarz, to pomoże znaleźć go innym!
Przemek Jureczko
Fotografie
Fot. 1 By Ptrump16 – Own work, CC BY-SA 4.0, https://commons.wikimedia.org/w/index.php?curid=69819146
Fot. 3 By Becky Stern from Brooklyn, USA – My knee surgery, CC BY-SA 2.0, https://commons.wikimedia.org/w/index.php?curid=47380347

Jestem fizjoterapeutą i propagatorem zdrowego stylu życia. Moim celem nr 1 jest powrót pacjentów do sprawności. Pisząc i nagrywając dla Was materiały staram się wskazać właściwą drogę do zdrowia i pokazać ile zależy od Ciebie!







Najnowsze komentarze