W tym artykule w przystępny sposób przekaże Ci informacje na temat:
– Złożonego problemu niestabilności stawu kolanowego
– Objawów i przyczyn tego problemu
– Różnych strategii leczenia
– Rokowań i wskazówek niezbędnych do powrotu do aktywności :)
Niestabilne kolano (niestabilność stawu kolanowego) to sytuacja, w której staw kolanowy ma nadmierną ruchomość w stosunku do fizjologicznego zakresu ruchu (takiego jaki być powinien). Niestabilność związana jest z uszkodzeniem bądź nie wydolnością stabilizatorów biernych lub czynnych. Stabilizatory czynne to mięśnie, natomiast stabilizatory bierne to: torebka stawowa, więzadła i powięź. Do powstania niestabilności dochodzi najczęściej w wyniku urazów sportowych. Bardzo często zdarza się, że urazy są bagatelizowane lub nieprawidłowo leczone, w związku z tym rośnie ryzyko niestabilności, która może się u Ciebie pojawić po pewnym czasie. Niestety niestabilność kolana nie jest prostym zagadnieniem, postaram się jednak rozwinąć ten problem w jak najbardziej przejrzysty sposób.
W tym artykule skupię się na takich problemach niestabilności jak:
– Niestabilność po urazie torebkowo-więzadłowym, ale przed operacją rekonstrukcji więzadła/więzadeł
– Niestabilność jako utrzymującą się konsekwencja leczenia zachowawczego
– Niestabilność jako powikłanie leczenia operacyjnego
– Złożoność systemu stabilizacji – to naprawdę nie takie proste :(
W zrozumieniu problemu niestabilności koniecznie jest zagłębienie się w niewielkim stopniu do anatomii i fizjologii, niestety bez tego będziemy mocno błądzić…
Anatomia stawu kolanowego i uszkodzenia wynikające z niestabilności
Trochę o anatomii kolana
Staw kolanowy to największy staw w całym układzie ruchu, zbudowany z kości udowej, piszczelowej, a także rzepki znajdującej się z przodu kolana. Analizując staw kolanowy musimy zrozumieć, że to tak naprawdę 2 oddzielne stawy.
– Staw piszczelowy udowy to połączenie kości udowej z piszczelową, które jest odpowiedzialne za ruch zginania i prostowania oraz niewielkie ruchy rotacyjne.
– Staw udowo-rzepkowy to połączenie kości udowej i rzepki, które wspomaga działania stawu piszczelowo-udowego.
Obydwa te stawy współpracują , pozwalając na bardzo duże możliwości całej kończyny dolnej. Jama stawu jest wypełniona płynem, który zawiera kwas hialuronowy, kolagenazy oraz proteinazy. Wytwarzają go komórki, które budują błonę maziową. Do funkcji płynu należy minimalizowanie obciążeń i tarcia, jakie zachodzą w stawie.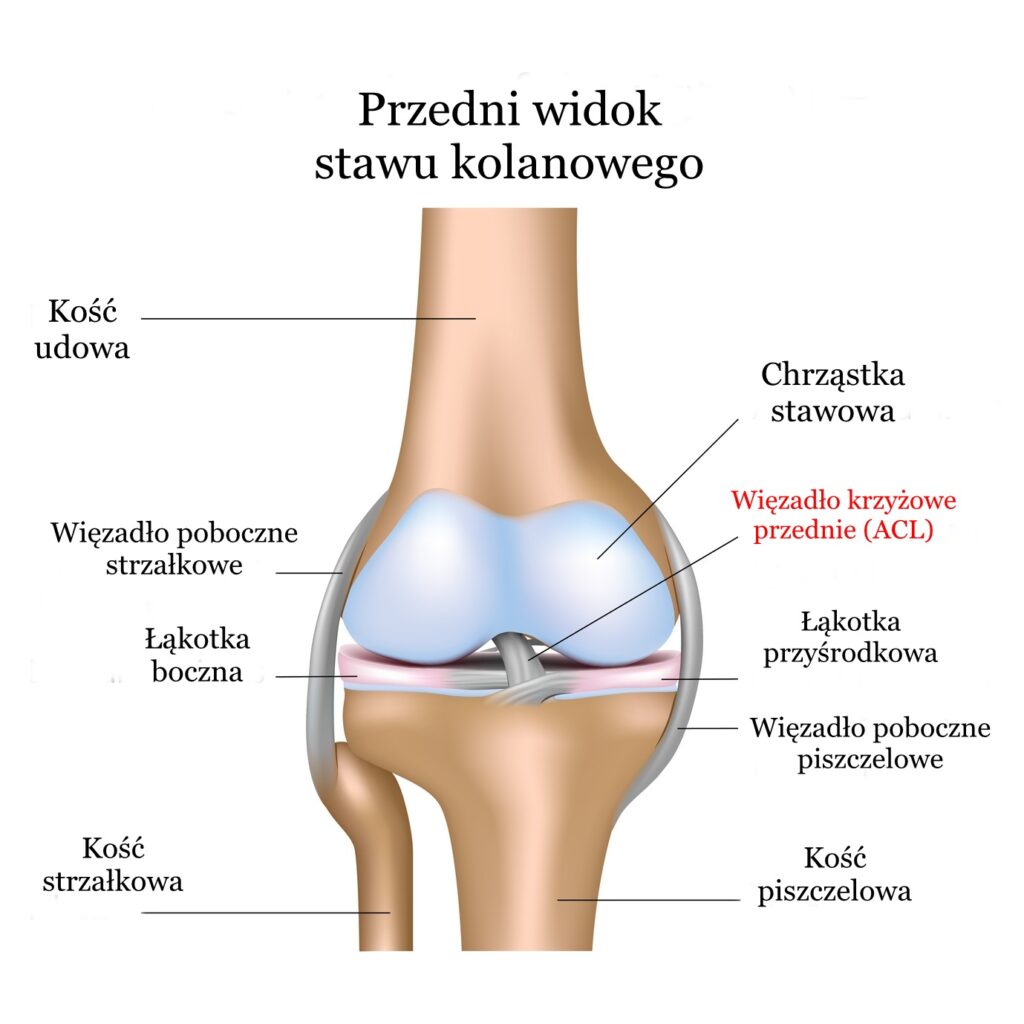
Fot. Przykład budowy anatomicznej stawu kolanowego
Ze względu na duże możliwości ruchowe kolana niezbędna jest odpowiednia stabilność kolana, którą zapewnia kilka systemów:
– System stabilizacji biernej: w skład tego systemu wchodzą torebki stawowe, więzadła łąkotki oraz układ powięziowy. Wszystkie te elementy przeplatają się ze sobą z każdej strony stawu. Całość tworzy wytrzymałą konstrukcję stabilizujący układ kostny.
– System stabilizacji czynnej: aktywną stabilizację kolana zapewnia bardzo rozbudowany układ mięśniowy. Na kolano mają wpływ praktycznie wszystkie mięśnie uda i podudzia, co pozwala na wykonanie zgięcia, wyprostu oraz niewielkich rotacji.
– System odbioru i przekazywania informacji. Dla całości działania stawu niezbędny jest system przekazu informacji! W trakcie ruchu aktywują się różne receptory, znajdujące się w więzadłach czy torebce stawowej. Informacje z tych struktur przekazywane są do systemu nerwowego, który analizuje wszystko i daje odpowiednią reakcję mięśniową. Dzięki tej synergii możliwe są proste czynności jak chodzenie czy bieganie ale także trudniejsze jak lądowanie po wysokim skoku czy chodzenie po niestabilnym podłożu.
Rola łąkotek dla stabilności stawu
Bardzo ważnymi strukturami kolana są także łąkotki (przyśrodkowa i boczna). Mają one kształt klinów. Budowę łąkotki można porównać do silikonowej uszczelki, w jej skład wchodzi główne woda i kolagen typu I. Łąkotki mają kluczowa rolę dla minimalizowania przeciążeń chrząstki. Dodatkowo dzięki nim kość udowa i piszczelowa mogą być znacznie lepiej dopasowane, co przyczynia się do większej stabilności stawu.
W obrębie kolana znajduje się również kilka kaletek maziowych (niewielkie struktury zawierające płyn w środku), których rolą jest minimalizowania tarcia pomiędzy różnymi strukturami w obrębie kolana.
Fot. Przykładowy model łąkotki
Niestabilność kolana i jej konsekwencje
Kiedy wiemy już, że kolano to nie taka prosta budowa :) skupmy się już na sednie problemu! Co tak naprawdę dzieje się w moim kolanie w trzech poniższych sytuacjach?
1 Niestabilność po uszkodzeniu więzadeł, ale przed operacją rekonstrukcji więzadła/więzadeł
2 Niestabilność jako efekt leczenia zachowawczego
3 Niestabilność jako powikłanie leczenia operacyjnego
Tak naprawdę każda z tych trzech różnych sytuacji ma bardzo zbliżone konsekwencje dla stawu. Już na tym etapie należy sobie powiedzieć, że każde uszkodzenie kolana ma wpływ na całość budowy tej złożonej maszynerii! Zarówno układ mięśniowy, układ powięziowy, łąkotki jak i system torebkowo-więzadłowy przeplata się w swoim położeniu jak i funkcji. Co wszystko razem kontroluje system czucia głębokiego i układ nerwowy. Jeśli z tego systemu wypada nam jedna struktura to inne muszą to nadrobić!
W bardzo niewielkich uszkodzeniach (naciągnięcia lub niewielkie naderwania) to się udaje bez żadnych konsekwencji. W przypadku jednak większych uszkodzeń dochodzi do znacznie większych przeciążeń stawu, a w ich konsekwencji możemy mówić o chorobie „przeciążeniowej kolana” czyli o takiej funkcji stawu, która będzie sprzyjała jego zużyciu – powolny postęp choroby zwyrodnieniowej! Oczywiście jej postęp jest indywidualny, ale warto dla budowania świadomości zrozumieć konsekwencje choroby zwyrodnieniowej bo to motywuje to działania i rozpoczęcia leczenia!
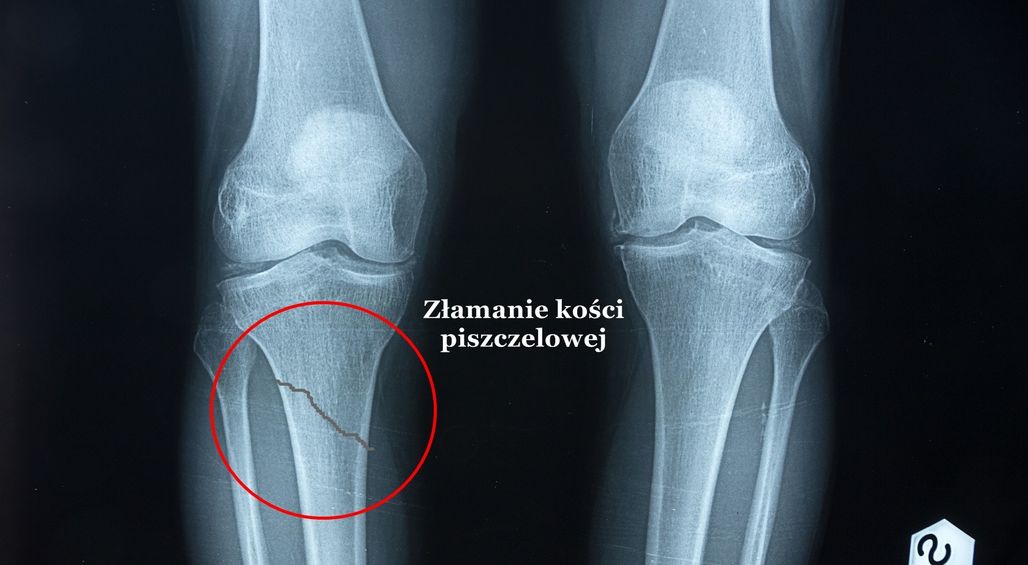
W chorobie zwyrodnieniowej kluczowy jest proces degeneracji jakiemu ulega chrząstka stawowa. W jej trakcie dochodzi do powolnego ścierania się chrząstki stawowej i wytwarzania się osteofitów (nieprawidłowych wyrośli kostnych). Ponadto tworzy się proces zapalny błony maziowej i tkanek okołostawowych, efektem tego są ograniczenia zakresu ruchomości, obrzęk, a przede wszystkim pojawienia się dolegliwości bólowych.
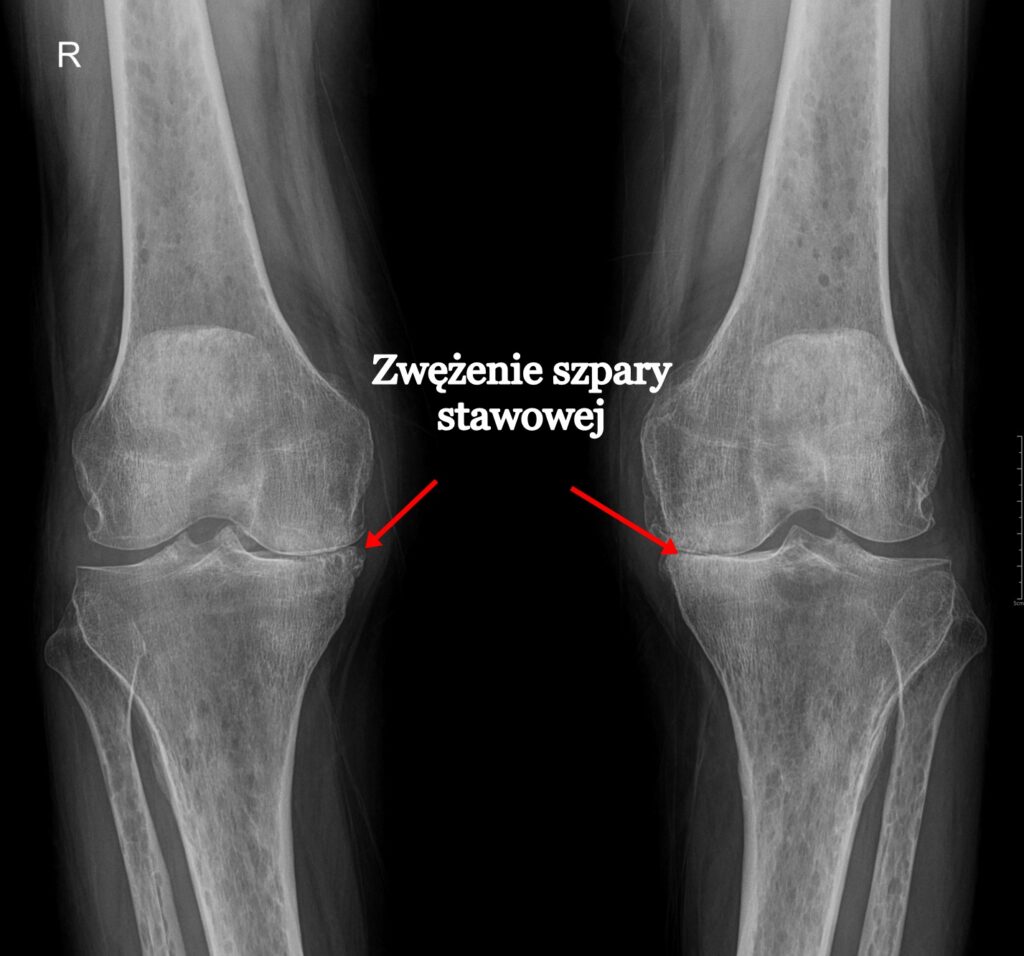
1 Zmiany zwyrodnieniowe w obrazie RTG
Niestety choroba zwyrodnieniowa stawu kolanowego nie omija torebki stawowej i więzadeł. Stałe przeciążenia stawu wpływają na ułożenie włókien kolagenowych tworzących torebkę stawową i więzadła, które stają się nierówne i rozluźnione. Taka sytuacja wpływa na dalsze obniżenie stabilności i znacznie większe ryzyko naderwania lub zerwania.
W miarę postępu niestabilności stawu, ból może wpływać na ograniczenie codziennej aktywności, co przekłada się na stopniowe osłabienie stabilizacji i powolne zaniki mięśniowe. Taka sytuacja tworzy błędne koło objawów ponieważ im większe zaniki i osłabienie stabilności tym łatwiej o kolejne przeciążenia i uszkodzenia pozostałych elementów stawu.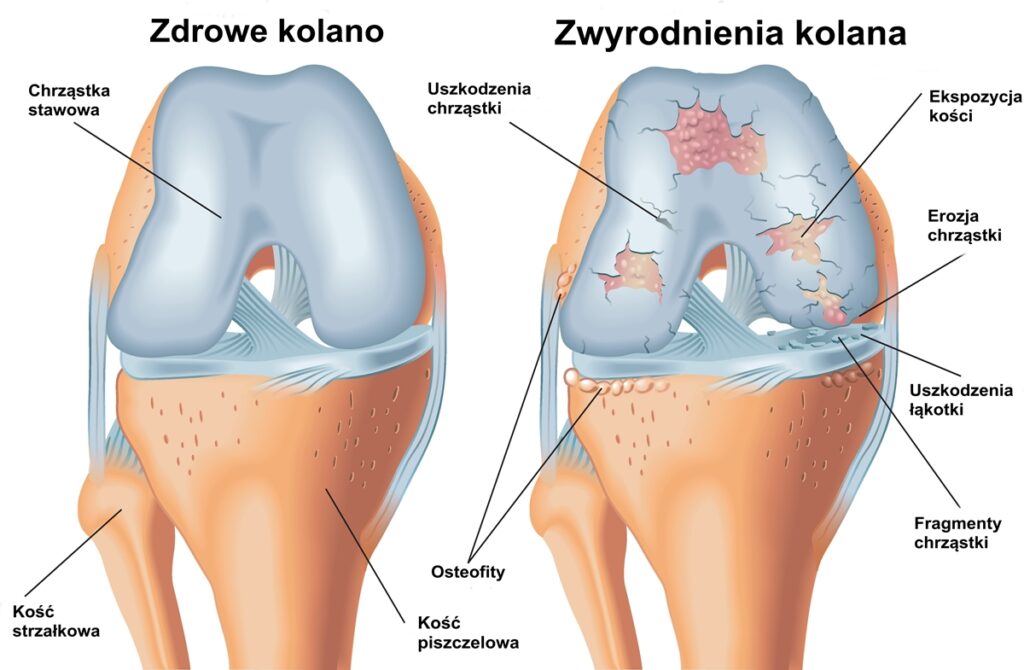
Fot. Przykład wizualizacji choroby zwyrodnieniowej kolana
Zwichnięcie kolana, Uciekanie kolana
W tym miejscu warto napisać także o częstym problemie znacznej niestabilności kolana. Często ta sytuacja nazywana jest uciekaniem kolana, czyli momentem kiedy kolano ugina/ucieka i nie masz nad nim kontroli (powierzchnie stawowe opuszczają swoją prawidłową pozycję). Ta sytuacja często kończy się upadkiem. Jeśli taka sytuacja dotyczy Ciebie to musisz wiedzieć, że podczas zwichnięcia może dojść do znacznych uszkodzeń chrząstki (mechanizm – uderzenie kość o kość), co jest szczególnie niekorzystne dla choroby zwyrodnieniowej. Co gorsza, u części osób zwichnięcie stawu może się pojawiać w „niewinnych sytuacjach” dnia codziennego jak np. chodzenie po płaskim, stanie na jednej nodze. Po zwichnięciu często dochodzi do samo nastawienia kości, wielokrotnie pacjenci sami wiedzą jak nastawić swoje kolano :) Im większa niestabilność tym mniej poważna sytuacja może powodować „skręcenie” kolana.
Typy niestabilności stawu kolanowego
Niestabilność ma swoje klasyfikacje, według jednej z nich wg. podziału O’Donoghue rozróżniamy 5 typów niestabilności:
1 stopnia: Prawidłowa ruchomość stawu, co daje możliwość uprawiania sportu i aktywności bez ograniczeń,
2 stopnia: Nieznaczny „luz” torebkowo-więzadłowy, który często nie jest wyczuwalny przez pacjenta. W Takiej sytuacji do konsekwencji możemy zaliczyć ból po wysiłku, zwiększone napięcie mięśniowe,
3 stopnia: Wyraźna niestabilność stawu, która wiąże się z okazjonalnymi skręceniami i zwichnięciami stawu. Konsekwencją są uszkodzenia wszystkich elementów stawowych, związane z bólem i obrzękiem. Zaleceniem będzie tu ograniczenie wysiłku
4 stopnia: Duża niestabilność stawu, częste zwichnięcia stawu. Konsekwencją będzie duży ból i duże ograniczenia w codziennym funkcjonowaniu (np. chodzenie, wchodzenie na schody)
5 stopnia: Niestabilność stawu, brak oporu w testach stabilności stawu. Niestabilności tego stopnia nie można zastąpić stabilnością mięśniową. 5 stopień niestabilności uniemożliwia funkcje stawu. Jedyna możliwość stanowi dobrze dobrane zaopatrzenie ortopedyczne oraz/lub chodzenie o kulach.
W przypadku niestabilności stawu kolanowego warto pamiętać o jeszcze jednej rzeczy. Stabilność zazwyczaj jest inna dla różnych kierunków. Będzie to zależeć od uszkodzonych struktur. W praktyce możemy mówić o dużej niestabilności np. tylko dla jednego kierunku (przyśrodkowego, bocznego, przedniego, tylnego) lub kilku kierunków jednocześnie.
Objawy niestabilności kolana
Jeśli chodzi o objawy niestabilności to będą one zależne od stopnia niestabilności i kierunku niestabilności (niestabilność jednokierunkowa czy całościowa). Wśród typowych objawów niestabilnego kolana znajduje się ból (może pojawić się w różnych rejonach kolana co znacznie utrudnia diagnostykę tego problemu). Ból może być punktowy, albo opasujący cały staw ponieważ jest wynikiem przeciążenia różnych struktur:
– przeciążenia łąkotek
– drażnienia więzadeł i torebki stawowej
– stanem zapalnym związanym z drażnieniem chrząstki stawowej
– przeciążeń mięśniowych.
Dodatkowo często wokół stawu może pojawić się obrzęk. Niestabilność możemy podzielić na ostrą lub przewlekłą. Ostra to taka, która pojawia się w momencie urazu i kilka tygodni później. Po upływie tego czasu jeśli staw nie powróci do pełniej sprawności niestabilność przechodzi w stan przewlekły.
Niestety, rozpoznanie niestabilności zaraz po urazie sprawia dużą trudność ze względu na dużą bolesność oraz obrzęk. Kolejnym objawem niestabilności będzie niepewność ruchów, szczególnie podczas zmiany pozycji i chodzenia po niestabilnym podłożu. Taka sytuacja często zmusza to całkowitej zmiany trybu życia, by unikać zagrażających sytuacji.
Podczas ruchomości kolana bardzo często można usłyszeć przeskakiwanie i trzaski oraz wiążący się z tym dyskomfort. Może on być wynikiem tarcia struktur wewnątrz i zewnątrz stawowych oraz pracy stawu w nieprawidłowej osi. W przypadku osób, które mają nawracające epizody skręcenia stawu, pojawiają się dalsze uszkodzenia co jeszcze bardziej nasila objawy!
W każdym przypadku niestabilność stawu kolanowego będzie mieć wpływ na pozostałe stawy kończyny dolnej, szczególnie na staw biodrowy i staw skokowy. Stawy te początkowo będą w stanie przenosić cześć obciążeń z kolana. Jednak długofalowo będzie mieć to swoje negatywne konsekwencje dla całej kończyny dolnej :(
Przyczyny niestabilności stawu kolanowego
Nie ulega wątpliwości, że głównymi przyczynami prowadzącymi do niestabilności kolana są urazy struktur stabilizujących staw, dlatego sportowcy są w grupie zwiększonego ryzyka. Nie wyklucza to jednak ludzi, którzy na co dzień nie mają styczności ze sportem. Wystarczy jeden niefortunny ruch, nieszczęśliwy upadek i uraz gotowy. Oprócz urazów podczas treningu często sama dyscyplina sportowa predysponuje do niestabilności. Wiele dyscyplin bazuje na nadmiernym rozciągnięciu struktur stawowych, co może wiązać się z gorszą stabilnością i reakcją obronną stawu w przypadku urazu. Do tego typu dyscyplin możemy zaliczyć: sporty walki, taniec, gimnastykę artystyczną.
W przypadku różnego rodzaju urazów bardzo ważna jest właściwa strategia leczenia. Jeśli strategia była błędna:
– pacjent nie rozpoczął procesu rehabilitacji
– nieprawidłowa rehabilitacja
– błędna kwalifikacja leczenia (zamiast zabiegu operacyjnego leczenie zachowawcze)
Wszystkie te sytuacje będą sprzyjały powstaniu niestabilności stawu.
Do kolejnych czynników predysponujących do urazów i wtórnej niestabilności stawu kolanowego wliczają się wady postawy. W przypadku kolan koślawych (staw kolanowy ucieka do środka, tworząc literę X) oraz szpotawych (kolana uciekają do boku, tworząc literę O) dochodzi do zaburzeń naturalnej osi ustawienia kończyn dolnych. Taka sytuacja wiąże się z nadmiernym rozciągnięciem torebki stawowej i struktur więzadłowych, które sprzyjają urazom i niestabilności. Ta sama sytuacja dotyczy nadmiernych przeprostów w stawie.

2 Przykład dynamicznej koślawości kolana prowadzącej do niestabilności stawu
Czasem niestabilność jest również wynikiem błędnie przeprowadzonego zabiegu operacyjnego. W tej sytuacji od razu po zabiegu lub po pewnym czasie w testach stabilności pojawia się nadmierny luz stawowy. Tego typu sytuacje pojawiają się jednak sporadycznie.
Jest jeszcze jeden czynnik wpływając na stabilność stawu. Chodzi tu o hipermobilność. Hipermobilność to genetyczne zaburzenie budowy tkanki łącznej. Tkanka łączna buduje więzadła czy torebkę stawową. W przypadku hipermobilności tkanki mają zwiększoną elastyczność. Taka sytuacja w młodości zazwyczaj nie wpływa niekorzystnie na staw. Niestety w życiu dorosłym kiedy zwiększają się obciążenia stawów, a często poziom siły mięśniowej zaczyna spadać, stawy coraz bardziej są obciążone. W przypadku hipermobilności bardzo często można obserwować znaczne przeprosty stawów kolanowych.
Diagnostyka przypadku niestabilności kolana
Rozpoczęcie diagnostyki przez lekarza powinno polegać na ocenie ruchomości stawu kolanowego, testów oceny stabilności struktur więzadłowych oraz lokalizacji miejsca bólu.
Bardzo istotna będzie ocena stabilności więzadłowej w rożnych kierunkach (bocznej, przyśrodkowej, przedniej, tylnej oraz w kierunkach łączonych). Badanie to pozwala na określenie luzu w stawie i jest decydujące w ocenie stopnia niestabilności stawu!
W przypadku testów stabilności należy wziąć pod uwagę dodatkowy czynnik. Często wygenerowana siła przez lekarza czy fizjoterapeutę podczas badania może nie być wystarczająca do potwierdzenia niewielkiego stopnia niestabilności. Często dopiero aktywność sportowa (bieganie, skakanie, kopanie) generuje siły wywołujące niestabilność. Warto o tym pamiętać, bo precyzyjna diagnostyka może wychwycić problem już na wczesnym etapie!
Bardzo pomocna będzie także diagnostyka obrazowa. W zależności od charakteru dolegliwości lekarz podejmuje decyzję o wykonaniu odpowiednich badań tj.: RTG, USG, MR (Rezonans magnetyczny), TK (Tomografia komputerowa). Badania te będą mogły potwierdzić niestabilność która udało się ustalić w testach kolana. Ponadto badanie obrazowe pokaże stopień uszkodzonych tkanek.
Diagnostyka różnicowa
W przypadku niestabilnego kolana kluczowe jest ustalenie wszystkich czynników, które mają wpływ na obecną funkcje kolana.
Leczenie niestabilności kolana
Przejdźmy teraz do jednego z najważniejszych rozdziałów tego artykułu, ponieważ większość z was chce się dowiedzieć, co robić ze swoim kolanem! Jeżeli podejrzewacie u siebie niestabilność lub została już ona zdiagnozowana to kluczowa jest opinia lekarza ortopedy co robić dalej.
Lekarz do wyboru strategii leczenia (leczenie zachowawcze czy zabieg operacyjny) zazwyczaj będzie brał pod uwagę następujące czynniki:
– stopień uszkodzenia więzadeł
– uszkodzenia towarzyszące
– wiek i ogólna sprawność
– rodzaj pracy
– aktywność sportową
W przypadku kiedy Twój lekarz zaproponuje Ci leczenie zachowawcze głównym celem leczenia powinna być praca nad budową stabilności. Strategia leczenia będzie jednak zależna od obecnych objawów. Jeśli niestabilność wiąże się z częstym stanem zapalnym i obrzękiem to kluczowe będzie wyciszenie tych objawów. W celu redukcji obrzęku ważna jest elewacja kończyny dolnej (stopa powyżej kolana, kolano powyżej biodra), w której warto wykonywać ruchy stopą by wspomóc układ krążenia w odprowadzeniu obrzęku.
W stanie przewlekłym, kiedy nie ma większych objawów bólowych należy rozpocząć ćwiczenia stabilizacji. Ćwiczenia te będą polegały na nauce obciążania nogi w prawidłowej osi (ustawienie kolana pośrednie pomiędzy szpotawością a koślawością). Drugim ważnym celem będzie wyrównanie dysbalansu mięśniowego w rejonie uda i podudzia. Kluczowe będzie również obciążenie stawu nie dopuszczając do przeprostu.
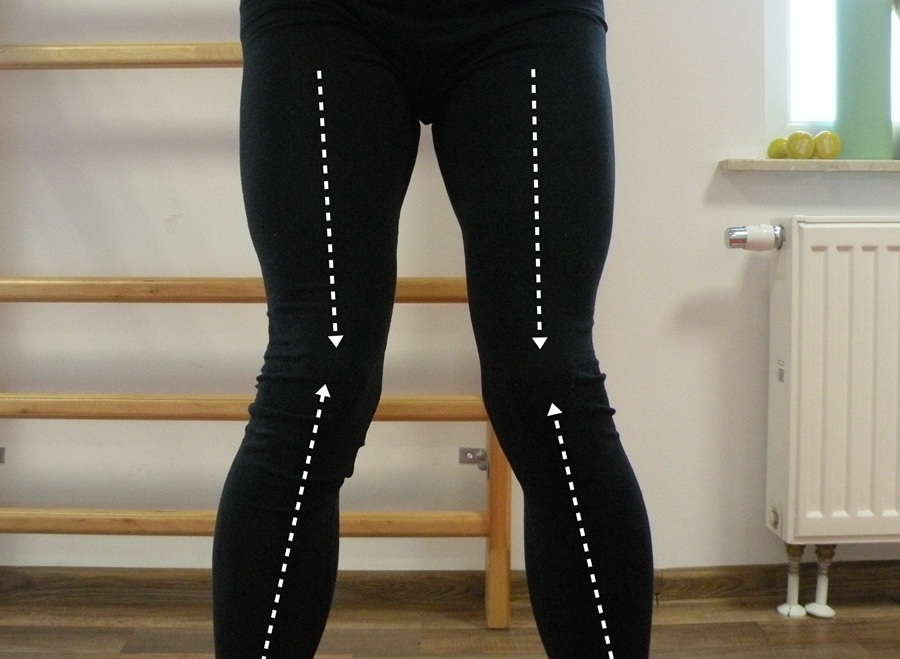
3 Przykład nieprawidłowej osi kolan
Obciążanie stawu w prawidłowej osi minimalizuje przeciążenia oraz trenuje układ czucia głębokiego, tak by kończyna dolna zapamiętywała prawidłowe ustawienie w sytuacjach dnia codziennego oraz podczas uprawiania sportu. Na początku trening stabilizacji powinien być jak najprostszy i najlepiej wykonywany przed lustrem, tak by samemu ocenić ustawienie kolana w stosunku do biodra i stopy. Z czasem do stabilizacji można dodać niestabilne podłoże (krążki sensoryczne, elastyczne maty) oraz dynamikę (utrzymując prawidłowa pozycje kolana wykonujemy dynamiczne ruchy kończynami górnymi i tułowiem).
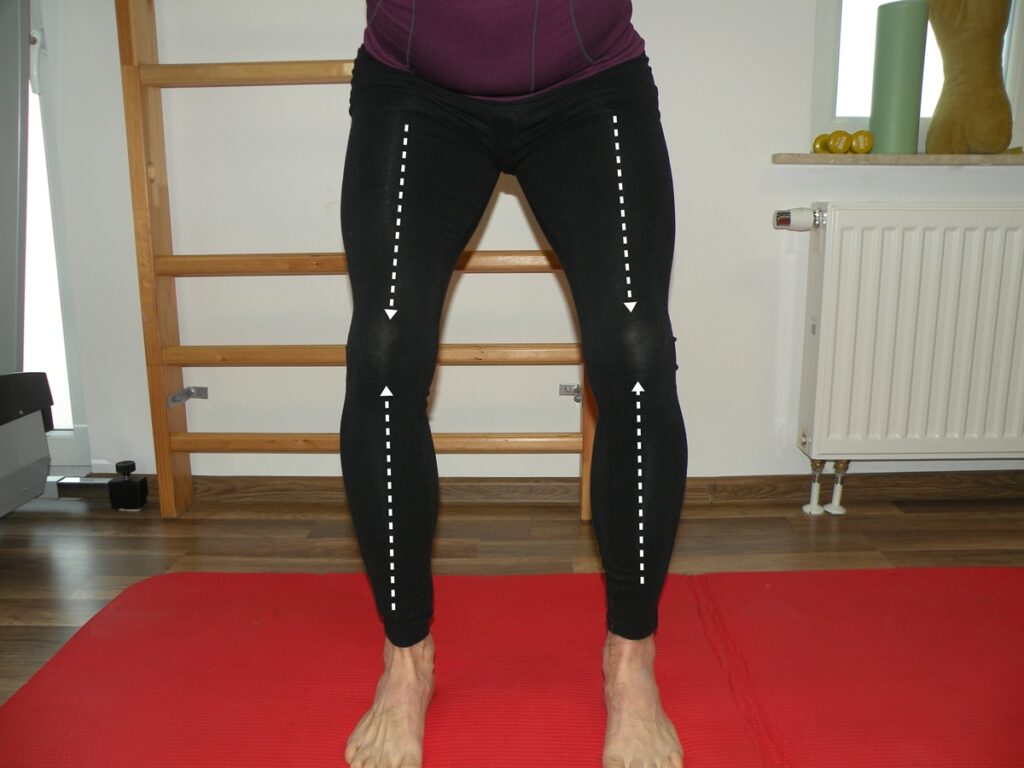
4 Prawidłowa oś obciążenia kolan

5 Ćwiczenia stabilizacji na niestabilnym podłożu

6 Trening osi kolana na wykroku
Poprawa siły mięśniowej to kolejny etap rehabilitacji. Bardzo często niestabilność wiąże się z ograniczeniem aktywności ruchowej co wpływa na powstanie zaników wielu grup mięśniowych. Odzyskanie deficytów będzie trwało miesiącami. Dlatego warto jak najszybciej rozpocząć tą ciężką pracę. Szczególnie ważne będzie odzyskanie masy i siły m. in. mięśnia czworogłowego uda, trójgłowego łydki, grupy kulszowo-goleniowej oraz mięśni pośladkowych. Praca nad siłą mięśniową wpływa także na poprawę krążenia, co przekłada się na redukcję obrzęku. W wielu przypadkach pomimo osłabienia stabilizacji biernej (torebkowo-więzadłowej) system czynnej stabilizacji (wytrenowany układ mięśniowy) potrafi w dużym stopniu nadrobić braki!
Dodatkowo w ramach procesu rehabilitacji warto rozluźnić napięcia mięśniowo-powięziowe w obrębie uda oraz podudzia. Przyspieszy to proces regeneracji tkanek poprawi krążenie oraz mobilność.
W procesie rehabilitacji pomocna będzie także praca nad czuciem głębokim (czuciem własnego ciała w przestrzeni) oraz równowagą. Można do tego wykorzystać różne ćwiczenia na niestabilnym podłożu oraz z zamkniętymi oczami. Dobrze wykonana praca w tym kierunku ma szansę wpłynąć na zmniejszenie ryzyka kolejnych urazów w przyszłości (informacja z receptorów położenia stawów ma szanse szybciej trafić do układu mięśniowego, który może zareagować w sytuacji pojawienia się niestabilności).
Fizykoterapia
Fizykoterapia w przypadku niestabilności stawu kolanowego ma tylko zastosowanie w stanie ostrym (duże dolegliwości bólowe i stan zapalny). Korzystna jest przede wszystkim krioterapia, stosuje się także magnetoterapię, laseroterapię, elektroterapię oraz hydroterapię.
Zaopatrzenie ortopedyczne – zobacz jaki sprzęt polecam do ćwiczeń i rehabilitacji?
Kliknij na link i zajrzyj do naszego Sklepu!
W trakcie początkowej fazy rehabilitacji po skręceniu stawu niezbędne mogą być kule lub kije do nordic walking dla odciążenia bolesnej kończyny dolnej. Bardzo pomocna może być sztywna orteza lub elastyczna opaska na staw (pomoże w stabilizacji a jednocześnie pozwoli na ruchomość kolana).
Używanie stabilizatorów jest zasadne głównie w dwóch przypadkach:
1) Kiedy wiemy, że będziemy wykonywać ryzykowne ruchy (duża siła, szybkość lub niestabilne podłoże) i nie chcemy dopuścić do kolejnego urazu
2) Czekamy na zabieg operacyjny, a orteza pozwala nam na normalne funkcjonowanie.
Należy jednak pamiętać, że stosowanie aparatów stabilizujących nigdy nie może zastąpić ćwiczeń stabilizacji mięśniowej. W przypadku rehabilitacji kolan bardzo przydatne są różnego rodzaju gumy i taśmy, piłki, krążki sensomotoryczne oraz mata do ćwiczeń. W stanach zaostrzenia pomocne mogę być Cold packi do hamowania obrzęku i stanu zapalnego. Na dalszym etapie rehabilitacji przydatny może być również roller do masażu mięśni uda i podudzia. 
Leczenie operacyjne niestabilności kolana
Rekonstrukcja struktur więzadłowych jest konieczna w kilku przypadkach:
– leczenie zachowawcze nie jest w stanie odbudować prawidłowej stabilności kolana
– jesteś osobą aktywną ruchowo i zależy Ci na prawidłowej funkcji stawu i powrocie do sportu
– Niestabilność utrudnia podstawowe funkcjonowanie
– Istnieją czynniki, które sugerują ryzyko szybkich zmian zwyrodnieniowych na obecnym stanie kolana
O konieczności przeprowadzenia zabiegu operacyjnego i wyboru technik leczenia zadecyduje lekarz po ocenie uszkodzonych struktur. Czasem operacje rekonstrukcji więzadeł trzeba rozdzielić na kilka etapów, ponieważ łączna rekonstrukcja kilku więzadeł mogłaby zakończyć się niepowodzeniem!
Przebieg rehabilitacji po zabiegu będzie indywidualny ponieważ zależy od wielu czynników. Decyzję o doborze ćwiczeń i momencie obciążania nogi operowanej powinni wspólnie podejmować lekarz wraz z fizjoterapeutą. Głównymi celami będzie poprawa siły mięśniowej i stabilności stawu kolanowego. Ważna będzie praca nad prawidłowym wzorcem chodu.
Rokowania w przypadku niestabilności stawu kolanowego
W przypadku niestabilności kolanowego, istnieją dwie drogi leczenia. Jeśli Twoje uszkodzenia więzadłowe nie są poważne, Ty masz pracę siedzącą i nie zależy Ci na powrocie to sportu to lekarz może uznać, że proces rehabilitacji będzie wystarczający do poprawy stabilności kolana.
W przypadku znacznej niestabilności, oraz chęci powrotu do aktywności ruchowej zazwyczaj konieczny jest zabieg operacyjny. Po wykonaniu zabiegu niezbędny jest również proces rehabilitacji, który trwa kilka miesięcy. W większości przypadków wszystko idzie zgodnie z planem, a komplikacje pojawiają się rzadko. Trudno jednak określić dokładny termin powrotu do sprawności, bo wynika on z wielu składowych i dla każdej osoby jest indywidualny.
Jeśli masz pytania i wątpliwości co robić, kiedy problem dotyczy Ciebie, umów się ze mną na Konsultację Online
Podobał Ci się artykuł? Oceń go i zostaw komentarz, to pomoże znaleźć go innym!
Przemek Jureczko

Jestem fizjoterapeutą i propagatorem zdrowego stylu życia. Moim celem nr 1 jest powrót pacjentów do sprawności. Pisząc i nagrywając dla Was materiały staram się wskazać właściwą drogę do zdrowia i pokazać ile zależy od Ciebie!





Najnowsze komentarze