Paluch koślawy jest zniekształceniem przodostopia. Polega na ustawieniu palucha w odwiedzeniu, a pierwszej kości śródstopia w przywiedzeniu. Bardzo często występuje razem z koślawym ustawieniem stopy. W przyśrodkowej okolicy stopy można zauważyć pojawienie się charakterystycznej wyrośli. Zwykle deformacja ta pojawia się na obu stopach, choć często na jednej jest większa. Częściej występuje u kobiet niż u mężczyzn.
Są dwie metody leczenia Haluksa: zachowawcza oraz operacyjna. Jako leczenie zachowawcze stosuje się m.in. fizjoterapię, wkładki ortopedyczne oraz specjalne ortezy. Wszystkie te czynniki mają na celu przywrócenie prawidłowej biomechaniki stopy. Jeśli pomimo leczenia zachowawczego objawy bólowe nie ustępują lub deformacja postępuje niezbędny może być zabieg operacyjny.
Anatomia i uszkodzenia
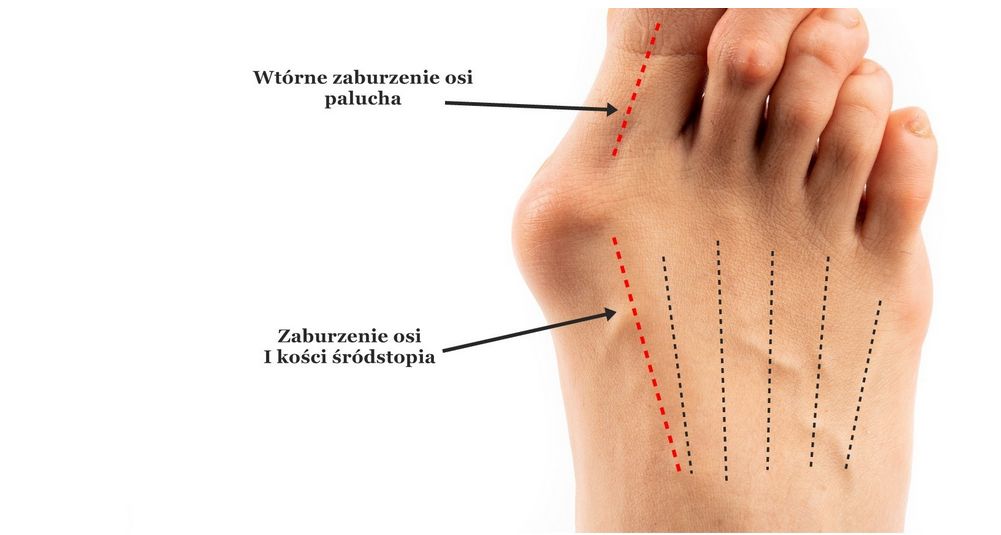
Paluch jest leżącym najbardziej przyśrodkowo, największym palcem stopy. Paluch jest dla stopą bardzo istotną podporą. Składa się z dwóch paliczków (małe kości), które w przypadku palucha są grubsze niż w przypadku pozostałych palców stopy. Jeśli spojrzymy na oś biegnącą między paliczkiem bliższym palucha, a trzonem pierwszej kości śródstopia to w warunkach prawidłowych kąt nie powinien przekraczać 15 st. Jeśli przekracza on 20st., wtedy mówimy o paluchu koślawym.
Staw łączący paliczek bliższy palucha z głową kości śródstopia nazywany jest stawem śródstopno-paliczkowym. Pierwszy staw śródstopno-paliczkowy, ma dobrą stabilizację więzadłową, co ogranicza ruchomość palucha. Rejon palucha to w biomechanice bardzo istotny rejon podczas szybkiego chodu, biegania czy skoku. Paluch odpowiedzialny jest za mocne odbicie, pomaga w równowadze, gwarantuje stabilność stopy.
W przypadku rozwoju Haluksa (palucha koślawego) dochodzi do stopniowych zaburzeń funkcji w obrębie całej stopy. Początkowo zmiany w prawidłowym obciążeniu powodują zaburzenia ustawienia łuków stopy (poprzecznego oraz podłużnego przyśrodkowego). Taka sytuacja ma od razu przełożenie na zmianę ustawienia kości (odchylenie w kierunku przyśrodkowym I kości śródstopia). To wpływa natomiast na boczne ustawienie palucha (co jest tylko konsekwencją).
Niestety nieprawidłowe ustawienie kości wpływa na rozciągnięcie torebki stawowej oraz więzadeł stabilizujących staw śródstopno-paliczkowy. Dodatkowo bardzo często dochodzi do podrażnienia kaletki (poduszka z płynem wpływająca na zmniejszenie tarcia pomiędzy różnymi tkankami) znajdującej po przyśrodkowej części stawu. Jest to wynikiem tarcia poszerzonej stopy o but. Nieprawidłowe ustawienia palucha pociąga za sobą deformację pozostałych palców, innych stawów stopy oraz ma niekorzystny wpływ na wzorzec chodu.
Objawy
Na początku dolegliwości bólowe mogą być nie odczuwalne. Deformacja tworzy się powoli, zazwyczaj latami, choć większości pacjentów wydaję się ze halluks „urósł” niedawno. Z czasem, kiedy rozwinie się miejscowy stan zapalny, pojawi się i ból nie da się problemu już nie zauważyć. Zazwyczaj bolesność i stan zapalny wynika z nadmiernego rozciągnięcia więzadeł i torebki stawowej oraz podrażnienia kaletki maziowej. Dolegliwości pojawiają się głównie podczas chodzenia w butach, kiedy paluch i jego kaletka ocierają się o zbyt wąski but. Jeśli wystąpi stan zapalny można zaobserwować zwiększone ocieplenie okolicy stawu śródstopno-paliczkowego, zaczerwienienie, pieczenie oraz okresowo obrzęk.
W przypadku haluksa mogą wystąpić również modzele (zrogowacenie naskórka w przedniej części podeszwy). Pojawić się może również ból w okolicy grzbietowej i podeszwowej śródstopia, czyli metatarsalgia. Wraz z halluksem i metatarsalgią mogą pojawić się deformacje pozostałych palców (zachodzenie na siebie, palce młotkowate, młoteczkowate lub szponiaste). W zaawansowanym stadium problemu pacjenci mają mocno zmieniony wzorzec chodu, tak żeby jak najbardziej odciążyć paluch.
Przyczyny
Jedną z głównych przyczyn powstania koślawości palucha jest koślawość stopy. Dochodzi wtedy do zwiększonego obciążenia przyśrodkowego brzegu stopy. Żeby nie stracić równowagi i stabilności organizm broni się przesuwając pierwsza kość śródstopia do środka (łatwiej się przecież utrzymać na szerszej podstawie) w wyniku tego przesunięcia paluch przesuwa się do środka i powstaje hallux valgus.
Jednym z kolejnych czynników sprzyjających powstaniu halluksa jest noszenie butów z wąskimi noskami i na wysokim obcasie. Tego typu obuwie wpływa na wzrost obciążenia przodostopia, co skutkuje wywieraniem zbyt dużego nacisku na luk poprzeczny. Zbyt duże siły wpływają na „rozejście” się łuku i początek deformacji wszystkich palców.
Kolejnym czynnikiem przyczyniającym się do powstania haluksa jest charakterystyka tkanki łącznej. Torebki stawowe, więzadła, ścięgna są zbudowane z tkanki łącznej. U niektórych osób ruchomość stawów jest zwiększona (zazwyczaj są to osoby, które nigdy nie miały problemów z dotknięciem palcami podłogi czy sięganiem dłonią daleko za plecy) wynika to ze zbyt elastycznej budowy tkanki łącznej (hipermobilność stawowa). Zbyt duża elastyczność w momentach nadmiernych obciążeń będzie powodowała, że torebki stawowe i więzadła będą bardziej podatne na rozciąganie, co sprzyja powstaniu deformacji.
Powstaniu haluksa sprzyja również duże napięcie mięśni stopy i łydki. Podczas pozycji stojącej oraz chodu wiele naszych mięśni „ciężko pracuje„ po latach nieustannej pracy mięśnie oraz powięź są coraz to bardziej napięte i skrócone. Wpływa to może na zmianę obciążenia stopy (koślawość stóp), a w dalszym stopniu na deformację palców.
W przypadku haluksa znaczenie mogą mieć również predyspozycje genetyczne. Według naukowców w przypadku osób, u których zniekształcenie powstało w dzieciństwie wskaźnik odziedziczalności ze strony matki sięga ok. 72%.
Przeprowadzone zostały również badania w krajach afrykańskich, w których często ludzie nie używają obuwia. Badania wykazały, występowanie deformacji palucha pomimo nie używania obuwia. Ponadto jedna z analiz budowy kości w grupie kobiet i mężczyzn wykazała bardziej masywną budowę kości u mężczyzn, co sprzyja większej stabilności i ma wpływ na większą zdolność przenoszenia obciążeń.
Wpływ na powstanie deformacji palucha mogą mięć również inne dysfunkcje takiej jak: złamania okolicy stopy i goleni, zmiany zwyrodnieniowe, reumatoidalne zapalenie stawów, choroby neurologiczne.
Diagnostyka
Rozpoczęcie diagnostyki przez lekarza lub fizjoterapeutę będzie polegało na ocenie stopnia deformacji, siły mięśniowej i ruchomości stawowej. Ponadto istotna będzie ocena osi obciążenia kończyn dolnych. Dla dokładnej oceny stopnia deformacji niezbędna jest diagnostyka obrazowa. Badaniem z wyboru jest RTG w pozycji stojącej pozwalające na ocenę kąta deformacji palucha oraz nieprawidłowego ustawienia pozostałych palców.
W przypadku diagnostyki bardzo ważny jest czas reakcji pacjenta. Im szybsza reakcja i rozpoczęcie leczenia tym szybsze wyhamowanie postępu deformacji!
Diagnostyka różnicowa
Przy różnicowaniu bolesności palucha koślawego z innymi schorzeniami należy brać pod uwagę m.in. dnę moczanową, chorobę zwyrodnieniową, palucha sztywnego, reumatoidalne zapalenie stawów.
Leczenie
W przypadku leczenie palucha koślawego można postawić sobie dwa cele: leczenie przeciwbólowe oraz leczenie wpływające na korekcję ustawienia stopy. W obu przypadkach terapię warto rozpocząć od rozluźnienia struktur mieśniowo-powięziowych w obrębie stopy, łydki a także innych kluczowych rejonów kończyny dolnej. Wpłynie to na zmniejszenie przeciążeń kumulujących się w okolicy haluksa oraz na poprawę komfortu chodu. Korzystne może być także rozciąganie mięśni łydki i stopy. Fizjoterapeuta powinien nauczyć poprawnych technik rozciągania.
Jeśli nie ma przeciwwskazań (m.in. niewydolność krążenia w obrębie łydek) można rozpocząć automasaż za pomocą rollera (specjalnego wałka do rozluźniania mięśni), co wpłynie na poprawę elastyczności i usunięcie zrostów w obrębie mięśni i powięzi.
Przywrócenie prawidłowej biomechaniki stopy powinno być kolejnym celem leczenia. Fizjoterapeuta powinien dążyć do poprawy zakresu ruchomości w obrębie ograniczonych stawów stopy. Następnie kluczowa jest stabilizacja, czyli ćwiczenia ustawienia stopy w swej prawidłowej osi (pozycja pośrednia pomiędzy koślawością i szpotawością). Istotne jest także spojrzenie całościowe na układu ruchu, ponieważ ustawienie stóp ma wpływ na kolano, biodro czy kręgosłup.
Jeśli pojawienie się palucha koślawego jest wynikiem rozejścia się łuku poprzecznego to na pewno konieczna jest praca nad stabilizacją centralną. Stabilizacja centralna to kontrola mięśni głębokich tułowia odpowiedzialnych za „centrum” naszego ciała (regionu miedniczno-lędźwiowego) zarówno w warunkach statyki jak i dynamiki. Ponadto kluczowa będzie praca nad przeniesieniem ciężaru ciała z przodostopia na tył stopy.
W celu korekcji rozejścia łuku poprzecznego stopy warto popracować na wyrównaniem dysbalansu mięśniowego (rozluźnienie i rozciągnięcie mięśni przeciążonych a wzmocnienie osłabionych).
Oprócz terapii z fizjoterapeutą i ćwiczeń domowych niezbędne są również zasady profilaktyki! Warto jak najwięcej chodzić bez butów, chodząc boso po powierzchniach o różnej fakturze. Chodząc po kamykach, piasku czy trawie stopy mają zapewnione ćwiczenia stabilizacyjne i masaż. Należy również unikać wąskich butów oraz noszenia butów na wysokim obcasie. Długotrwałe stanie na placach może także sprzyjać progresji wady.
Bardzo często koślawość palucha nie jest symetryczna, zazwyczaj w jednej stopie wada jest większa! Zazwyczaj wiąże się to z nierównością obciążenia kończyn dolnych w staniu i podczas chodzenia. Jest to najczęściej wynikiem asymetrii ustawienia miednicy. W takiej sytuacji terapia powinna dążyć do zrównoważenia tej asymetrii.
Fizykoterapia
Zabiegi z zakresu fizykoterapii mogę mieć korzystny wpływ w przypadku stanu zapalnego oraz dolegliwości bólowych. W tym celu stosuje się hydroterapię, laseroterapię oraz krioterapię.
Pomoce ortopedyczne
W przypadku palucha koślawego bardzo pomocne będą wkładki ortopedyczne. Nie skorygują one deformacji palucha, ale zmniejszą siły, które prowadzą do koślawości stopy oraz powodujące „rozejście się” łuku poprzecznego. Pomocne mogą być także ortezy zakładane na paluch, które w niewielkim stopniu zmniejszą niekorzystne siły działające na paluch.
Warto wspomnieć również o wygodnych butach. Obecnie buty ortopedyczne to nie to, co kiedyś. Możesz kupić ładne stylowe buty, które będą odpowiednio wyprofilowane oraz stworzone z komfortowych materiałów, które znacznie poprawią komfort chodu. W przypadku wszystkich wymienionych powyżej rozwiązań należy pamiętać, że powodują one łagodzenie dolegliwości bólowych, przyczyniają się do hamowania sił wpływających na deformację, ale niestety jej nie korygują.
Leczenie operacyjne
Leczenie chirurgiczne jest stosowane, gdy leczenie zachowawcze nie przynosi rezultatów, pacjent odczuwa silny ból, deformacja postępuje oraz ze względów estetycznych. Istnieje wiele różnych technik operacyjnych oraz ich modyfikacji mających zastosowanie w korekcji palucha koślawego. Ma to związek z różnorodnymi rodzajami zniekształceń oraz ich przyczynami. O wyborze konkretnego rodzaju operacji decyduje lekarz po ocenie deformacji stopy i badania RTG w obciążeniu. Celem operacji jest redukcja bólu oraz korekcja.
Wyniki operacji poprawiają wygląd stopy oraz łagodzą dolegliwości bólowe. Zdarza się jednak, że po kilku latach od prawidłowo wykonanej operacji halluks znów się uwypukla i zaczyna boleć. Dzieje się tak, dlatego, że zabieg operacyjny to leczenie objawów a nie przyczyn. Jeśli nie zahamuje się przyczyny to siły powodujące deformacje są tak duże, że potrafią poluzować założoną podczas operacji metalową stabilizację! Proces rehabilitacji po wykonanej operacji będzie indywidualny i zależy od decyzji lekarza oraz fizjoterapeuty. Dochodzenie do pełni sił to czas kilku miesięcy, w których będzie stopniowy powrót do pełnego obciążania i wzmacniania operowanej stopy.
Rokowania
Niestety halluks valgus może powodować znaczną deformację stopy. Poprzez rehabilitację można starać się zatrzymać proces rozwoju deformacji palucha, lecz raczej nie ma możliwości korekcji ustawienia stopy do tego z przed lat. Warto nie zwlekać z rozpoczęciem terapii. Trzeba również pomyśleć o trwałej zmianie obuwia na komfortowe, noszeniu wkładek oraz o wprowadzeniu regularnej rutyny dobranych przez fizjoterapeutę ćwiczeń. Jeśli pacjent zdecyduje się na zabieg operacyjny to w większości przypadków wpłynie on na korekcję deformacji oraz złagodzi objawy bólowe. Niestety u części pacjentów objawy mogą powrócić po kilku latach.
Bibliografia:
- Rosiński M.: Rehabilitacja pacjenta po zabiegu operacyjnym korekcji przodostopia I deformacji palucha koślawego
- Bochenek A.: Anatomia człowieka, t.1
- DiGiovanni Ch. i Greisberg J.: Stopa i staw skokowo-goleniowy
- Kolster B., Ebelt-Paprotny G.: Poradnik fizjoterapeuty
- Bajerska M., Ambroż A., Wiecheć M.: Paluch koślawy – postępowanie fizjoterapeutyczne.

Jestem fizjoterapeutą i propagatorem zdrowego stylu życia. Moim celem nr 1 jest powrót pacjentów do sprawności. Pisząc i nagrywając dla Was materiały staram się wskazać właściwą drogę do zdrowia i pokazać ile zależy od Ciebie!





Mam haluksy. Czy poleca Pan zakup tych butów? Chcę w przyszłości uniknąć operacji i szukam sposobów na poprawę kondycji moich stóp.
Witam Pani Krystyno nie załączyła Pani żadnego pliku więc nie wiem o jakie buty chodzi…Chciałbym jednak zaznaczyć, że wkładki ortopedyczne, stabilizatory palucha, fizjoterapia to elementy, które wpływać mogą na zmniejszenie sił działających na stopę (nie pogłębianie się problemu). Korekcję już obecnej sytuacji ma zazwyczaj tylko zabieg operacyjny.
Pozdrawiam
Przemek