Złamanie kręgosłupa jest to uraz w czasie którego dochodzi do pełnego przerwania ciągłości kości (kręgu). Gdy tkanka kostna nie zostaje całkowicie złamana mówimy o pęknięciu. Złamania kręgosłupa możemy sklasyfikować biorąc pod uwagę takie kryteria jak: mechanizm urazu, przebieg szczeliny złamania, rozległość złamania, czy przemieszczenie odłamów kostnych. Podczas złamania może dojść do uszkodzenia okolicznych struktur, szczególnie groźne jest uszkodzenia naczyń i nerwów.
Jednymi z najgorszych złamań są złamania w obrębie kręgosłupa. Bardzo często doprowadzają do uszkodzeń neurologicznych ze względu na jednoczesne uszkodzenia rdzenia kręgowego lub nerwów rdzeniowych. Skutkami tych uszkodzeń są porażenia lub niedowłady kończyn oraz zaburzenia wegetatywne, co znacząco wpływa na stan zdrowia pacjenta. Ten artykuł opisuje złamanie kręgosłupa od strony ortopedycznej. Artykuł poświęcony uszkodzeniom tkanki nerwowej (rdzeń kręgowy) jako powikłanie złamania można znaleźć w strefie neurologii (kliknij tutaj).
Anatomia i uszkodzenia
Kręgosłup składa się z 33-34 kręgów ułożonych jeden na drugim. Gdy spojrzymy na kręgosłup z boku widzimy charakterystyczne wygięcia w kształcie litery ”S”, które tworzą naturalne krzywizny kręgosłupa. W odcinku szyjnym i lędźwiowym mamy lordozę czyli łuk skierowany do przodu, natomiast w części piersiowej mamy kifozę czyli łuk skierowany do tyłu.
Cały kręgosłup podzielony jest na kilka segmentów: szyjny (7 kręgów), piersiowy (12kręgów), lędźwiowy (5 kręgów), krzyżowy (5 zrośniętych kręgów) oraz guziczny (również 4-5 zrośniętych kręgów). Kręgi odcinka szyjnego, piersiowego i lędźwiowego tworzą ruchomą część kręgosłupa, pozostała część krzyżowo-guziczna stanowi nieruchomą część. Kręgi poszczególnych odcinków różnią się między sobą budową, jednak każdy z nich zbudowany jest z trzonu, łuku oraz wyrostków.
Pomiędzy trzonami kręgów znajdują się krążki międzykręgowe stanowiące chrząstkozrosty kręgosłupa, mające za zadanie amortyzować wstrząsy i umożliwiać ruch. Każdy z kręgów posiada otwór kręgowy, który tworzy kanał kręgowy, w którym mieści się rdzeń kręgowy. Przez większość segmentów kręgosłupa przebiega rdzeń kręgowy, który wraz z mózgiem stanowi ośrodkowy układ nerwowy. Od niego odchodzą nerwy odpowiedzialne za ruch, położenie ciała w przestrzeni, czucie powierzchowne oraz temperaturę.
Uszkodzenie rdzenia kręgowego towarzyszy około 10-20% przypadków uszkodzeń kręgosłupa. Uszkodzenie całkowite rdzenia powoduje zniesienie wszystkich rodzajów czucia i porażenie ruchowe od poziomu uszkodzenia. Uszkodzenie częściowe rokuje dużo lepiej, gdyż powoduje utratę tylko pewnych funkcji.
W przypadku każdego złamania kręgosłupa (kręgu) niezbędny jest podział na:
Złamania stabilne: zmieniają one ustawienie segmentu ruchowego ale nie zaburzają stabilności stawów międzykręgowych (dobre rokowanie), można je leczyć nieoperacyjne
Złamanie niestabilne: związane są z silnym uszkodzeniem torebkowo -więzadłowym oraz uszkodzeniem krążka międzykręgowego (gorsze rokowanie ze względu na większe ryzyko uszkodzenia rdzenia kręgowego). Zazwyczaj leczone operacyjne
Złamania kręgosłupa są związane z jego ruchomością, dlatego możemy je podzielić na: zgięciowe, wyprostne i kompresyjne (zgnieceniowe). W każdym z wymienionych złamań może dochodzić komponenta rotacyjna.
Złamanie zgięciowe – zgięciowy mechanizm urazu
Podczas tego typu uszkodzenia siła zewnętrzna powoduje zgięcie kręgosłupa w przód, w takim zakresie, który przekracza jego fizjologiczną ruchomość. Siła ta najczęściej działa na potyliczną część czaszki lub okolicę piersiową. Złamanie może być wywołane przez uraz pośredni, przeginający głowę lub tułów do przodu, przy jednoczesnym ustabilizowaniu dolnych partii ciała. Taka sytuacja najczęściej ma miejsce podczas wypadku komunikacyjnego, gdy tułów pasażera jest ustabilizowany poprzez pasy bezpieczeństwa.
W urazach zgięciowych bardzo często dochodzi do uszkodzenia więzadeł międzykolcowych i nadkolcowych, naciągania lub rozerwania torebek stawowych, zwichnięcia lub podwichnięcia stawów kręgowych oraz uszkodzenia lokalnych mięśni.
Złamanie wyprostne – wyprostny mechanizm urazu
Złamanie powstaje na skutek zadziałania siły zewnętrznej od przodu. Uraz wymusza przeprost w stawach kręgosłupa przekraczający fizjologiczny zakres ruchów, uszkadzając przy tym więzadło podłużne przednie i krążek międzykręgowy. Ten rodzaj złamań jest bardzo charakterystyczny dla odcinka szyjnego, w niższych segmentach jest rzadkością. Najczęściej do złamania dochodzi podczas wypadku komunikacyjnego, w trakcie, którego następuję gwałtowne odchylenie głowy w tył – przy uderzeniu w tył pojazdu.
Bardzo często zdarza się także rowerzystom i motocyklistom, którzy po uderzeniu głową w przeszkodzę odginają głowę w tył. U osób starszych ze zmianami zwyrodnieniowymi kręgosłupa i osteoporozą może dojść do złamania wyprostnego, nawet w wyniku drobnego upadku.
Złamania kompresyjne – zgnieceniowy mechanizm urazu
Złamanie kompresyjne zaliczane jest zazwyczaj do złamań stabilnych i spośród wszystkich typów jest najlepiej rokujące. W przypadku niewielkiej siły wywołującej uszkodzenia nie są duże. Jednakże w przypadku dużej siły miażdżącej może dojść do znacznych uszkodzeń torebkowo-więzadłowych oraz ucisku odłamów kostnych na rdzeń kręgowy. Takie złamanie określa się mianem ”wybuchowego”.
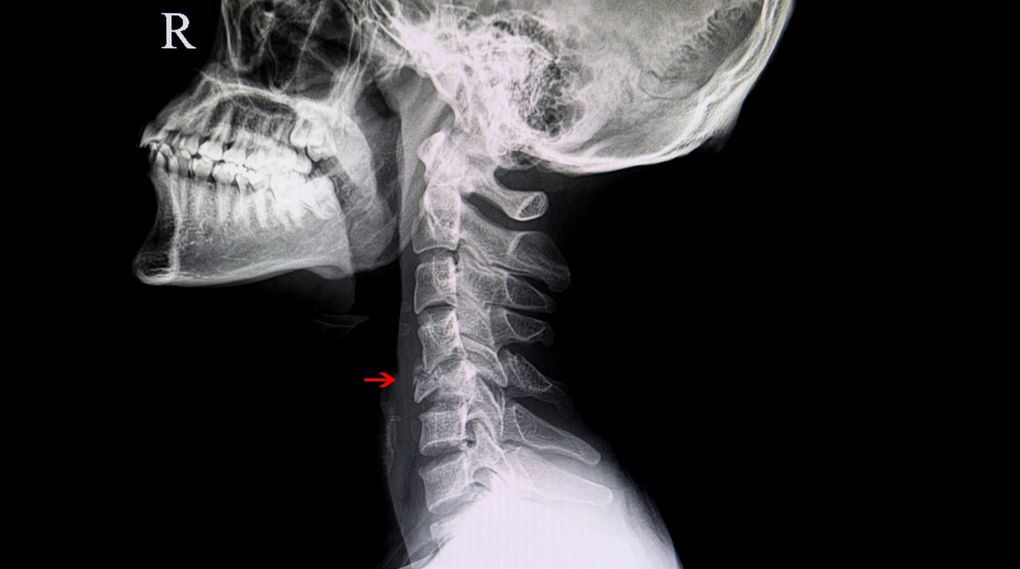
Siła zewnętrzna działająca na kręgosłup działa w jego linii pionowej, w kierunku czaszki lub stóp, co prowadzi do zgniecenia trzonów i oddzielających ich krążków międzykręgowych. Złamania kompresyjne mogą dotyczyć każdego odcinka kręgosłupa jednak najczęściej spotykane są w odcinku szyjnym i piersiowym. W odcinku szyjnym występują najczęściej, z powodu upadku z wysokości na głowę (np. podczas skoku do płytkiej wody).
Objawy
Pierwszorzędnym objawem złamania jest silny ból. Im większa siła urazu tym większy może być obszar bólu pleców. W przypadku osób starszych i złamań osteoporotycznych objawy bólowe nie muszą być duże. Zazwyczaj w pierwszych dniach po urazie dolegliwości obejmują większy obszar dopiero z czasem zmniejszają się do okolicy złamanego kręgu lub kręgów. Zazwyczaj ból będzie uniemożliwiał poruszanie się. Dodatkowo pojawi się widoczny obrzęk, krwiak i zmiana obrysu uszkodzonego segmentu oraz zmiany w postawie ciała.
Bardzo często wraz z uszkodzeniami układu ruchu mogą się pojawić objawy neurologiczne takie jak: zaburzenia czucia, mrowienie, porażenie lub niedowład kończyn i tułowia poniżej miejsca uszkodzenia. Ich stopień i lokalizacja zależą od miejsca złamania i rodzaju urazu. W przypadku złamania kręgosłupa może pojawić się także ból podczas oddychania związany z możliwym uszkodzeniem żeber. Dodatkowo może pojawić się ból przedniej lub bocznej części brzucha związany z możliwym podrażnieniem lub uszkodzeniem otrzewnej i narządów wew. (np. wątroby lub nerek).
Przyczyny
Bezpośrednią przyczyną złamań kręgosłupa jest zadziałanie siły zewnętrznej powodującej przerwanie ciągłości kości oraz aparatu stabilizującego (więzadła, torebki stawowe). Taka siła może zadziałać podczas wypadku komunikacyjnego, bezpośredniego uderzenia w kręgosłup lub groźnego upadku z wysokości np. podczas skoku do wody lub sportów ekstremalnych. Złamanie kompresyjne powstaje podczas wypadku, w którym dochodzi do przygniecenia ciężkim sprzętem lub ciężarem.
Na większe ryzyko złamania bardziej narażone są osoby starsze, u których występuje osteoporoza. Kości w tej chorobie tracą swoje właściwości i są mniej odporne na przeciążenia. Lekki upadek, z którego młode osoby wychodzą bez szwanku, dla osoby starszej może skończyć się znacznymi uszkodzeniami.
Część złamań może być powikłaniem choroby nowotworowej. W takim przypadku skala uszkodzeń jest nie adekwatna do siły powodującej uszkodzenie. Trzeba sobie zdać sprawę, że osłabienie kości wynika również ze skutków ubocznych przyjmowania leków. Niedobory witamin i mikroelementów mogą również wpływać na osłabienie struktury i funkcji kości.
Diagnostyka
Złamanie kręgosłupa można ocenić wykonując badanie rentgenowskie w kilku płaszczyznach. Jeśli istnieje taka konieczność lekarz może zlecić badanie Tomografii komputerowej (TK) lub Rezonans magnetyczny (MR). Badania te dokładniej obrazują struktury kostne, naczynia krwionośne, nerwy i pozostałe tkanki miękkie. W trakcie leczenia lekarze często zlecają wykonanie badań kontrolnych w celu oceny odłamów kostnych, zrostu kostnego oraz stabilizacji założonej podczas operacji. Podczas diagnostyki szczególnie istotna jest ocena struktur układu nerwowego oraz krwionośnego gdyż ich uszkodzenie może nieść za sobą poważne powikłania.
Diagnostyka różnicowa
Złamany kręgosłup należy różnicować ze zwichnięciem, zblokowaniem stawów międzykręgowych oraz złamaniem żebra. W przypadku złamania kręgosłupa należy ustalić czy pacjent nie ma problemu z chorobą powodującą osłabienie układu kostnego (osteoporoza lub choroba nowotworowa).
Leczenie złamania kręgosłupa
W przypadku każdego urazu pleców należy przyjąć, że doszło do uszkodzenia zarówno układu mięśniowo-stawowego jak i struktur układu nerwowego. W takim przypadku należy podjąć odpowiednie działania. Poszkodowani wymagają szczególnej ostrożności ze względu na możliwość uszkodzenia rdzenia kręgowego i powstania nieodwracalnych porażeń, a w skrajnych przypadkach zaburzenia oddychania i śmierci.
Jeśli nie ma takiej konieczności nie należy poszkodowanego przenosić, obracać i dźwigać ponieważ takie czynności mogą spowodować jeszcze większe uszkodzenia. Stabilizacją i zabezpieczeniem kręgosłupa powinny się zająć specjaliści medyczni lub osoby przeszkolone.
Strategia leczenia pacjenta zależy od rodzaju uszkodzenia i chorób towarzyszących. W przypadkach dużych uszkodzeń (pojawienie się zaburzeń neurologicznych) konieczny jest natychmiastowy zabieg operacyjny. W pozostałych przypadkach zazwyczaj stosuję się leczenie zachowawcze (stabilizacja za pomocą wyciągu, kołnierza lub gorsetu – w zależności od lokalizacji złamania).
Zarówno po leczeniu operacyjnym jak i zachowawczym kiedy lekarz wyrazi zgodę należy rozpocząć proces rehabilitacji. Pierwszym celem rehabilitacji jest pionizacja (proces przejścia z pozycji leżącej do pozycji stojącej). Pionizacja musi być stopniowa, należy brać pod uwagę wszystkie czynniki ryzyka.
Rehabilitacja osób ze złamaniem kręgosłupa to długi proces (min 3-6 miesięcy), a jej głównym celem jest powrót pacjenta do pełnej samodzielności. W tym artykule zostanie przedstawiony program rehabilitacji dotyczący złamań bez powikłań neurologicznych (artykuł na temat rehabilitacji w przypadku uszkodzeń rdzenia kręgowego znajduję się w strefie neurologii)
W przypadku braku przeciwwskazań należy rozpocząć ćwiczenia części ciała, które nie uległy uszkodzeniu oraz rozpocząć delikatne ćwiczenia oddechowe w celu zminimalizowania zagrożenia powikłań krążeniowo-oddechowych. Gdy stan pacjenta będzie się poprawiał należy utrudniać ćwiczenia tak by ostatecznie wzmocnić rejon, który uległ złamaniu.
Jednym z głównych celów terapii jest stabilizacja i powrót siły mięśniowej. W przypadku ćwiczeń stabilizujących kluczowe jest osiągnięcie prawidłowej pozycji głowy, obręczy barkowej, wydechowego ustawienia klatki oraz neutralnej pozycji odcinka lędźwiowego. Terapia powinna również brać pod uwagę poprawę stabilizacji centralnej. Stabilizacja centralna to kontrola mięśni głębokich tułowia odpowiedzialnych za „centrum” naszego ciała (regionu miedniczno-lędźwiowego) zarówno w warunkach statyki jak i dynamiki. Ćwiczenia stabilizacji będą zmniejszać przeciążenia dnia codziennego oraz pomogą w zmniejszeniu dolegliwości bólowych.
Kiedy lekarz i fizjoterapeuta uznają to za stosowne rozpocznie się reedukacja chodu. W przypadku każdego pacjenta będzie to indywidualny proces. Na początku chodzenie może się odbywać z balkonikiem lub z kulami. W miarę upływu czasu i osiągania postępów pacjenci wchodzą na schody i pokonują różne przeszkody.
Terapię warto uzupełnić o rozluźnienie mięśniowo-powięziowe rejonu, który uległ uszkodzeniu oraz ewentualnych blizn pooperacyjnych. Dodatkowo pomocne może być rozluźnienie odległych rejonów, które mogą w sposób pośredni wpłynąć na powstanie przeciążeń w miejscu złamania. Rozluźnienie tkanek miękkich przyspieszy proces regeneracji, poprawi krążenie oraz mobilność stawową. Bardzo ważne by tego typu terapia była delikatna i wykonywana przez doświadczonego fizjoterapeutę.
Na końcowym etapie rehabilitacji korzystne będzie wdrożenie ćwiczeń siłowo-wytrzymałościowych. Do tego korzystne może być włączenie rowera stacjonarnego, orbitreka lub pływania. Ruch będzie powodował stymulacje produkcji mazi stawowej, która jest niezbędna dla prawidłowego działania stawów.
Dla utrzymania efektów leczenia bardzo ważna jest profilaktyka. Należy w każdych warunkach pamiętać o właściwych nawykach. Chodzi tu głównie o utrzymanie prawidłowej postawy podczas pozycji stojącej, siedzącej oraz prawidłowych nawyków podczas schylania się i dźwigania. W miarę możliwości warto odpoczywać w pozycji leżącej, w której siły grawitacji działające na kręgosłup są znacznie mniejsze.
Fizykoterapia
Fizykoterapia w przypadku złamania kręgosłupa będzie stanowiła uzupełnienie terapii. Jej celem jest obniżenie bólu, rozluźnienie napiętych mięśni oraz pobudzenie struktur do jak najszybszego gojenia. Należy jednak pamiętać, że istnieją przeciwwskazania do wykonywania zabiegów fizykoterapii w rejonie górnego odcinka szyjnego (położenie rdzenia przedłużonego oraz móżdżku). Przeciwwskazaniem do, niektórych zabiegów są również metalowe implanty wstawiane podczas operacji. Jeśli nie ma przeciwwskazań korzystne może być zastosowanie: elektroterapii, ultradźwięków, laseroterapii, termoterapii (okłady ciepłe), fototerapii (lampy rozgrzewające), hydroterapii (kąpiele wirowe) lub magnetoterapii.
Zaopatrzenie ortopedyczne
W przypadku złamania szyjnego odcinka kręgosłupa zaopatrzenie ortopedyczne odgrywa kluczową rolę. W trakcie leczenia lekarz dobiera odpowiedni kołnierz ortopedyczny. Z czasem zaleca się nosić kołnierz tylko przez kilka godzin dziennie i tylko w momentach największych przeciążeń. Dodatkowo leczenie można uzupełnić prostotrzymaczem lub popularnym „pajączkiem”. Pomoce te mają co prawda kilka wad (brak regulacji oraz indywidualnego ustawienia przez fizjoterapeutę) jednakże, w pewnych sytuacjach dają dodatkową korzystną stymulację (czuciową), która pomaga utrzymać i zapamiętać prawidłową postawę. Bardzo korzystne jest również używanie poduszki ortopedycznej.
W przypadku złamań w rejonie piersiowo-lędźwiowym lekarz zaordynuje gorset. Z czasem gorset będzie wymieniony na pas stabilizujący lub sznurówkę. Kiedy proces rehabilitacji dobiega końca należy stopniowo rezygnować z pomocy ortopedycznych.
Leczenie operacyjne
W przypadku porażenia rdzenia kręgowego, obecności krążka międzykręgowego lub fragmentu kości w kanale kręgowym, niestabilności kręgosłupa, braku poprawy po leczeniu zachowawczym konieczny może być zabieg operacyjny. O konieczności przeprowadzenia zabiegu decyduje lekarz po ocenie objawów, funkcji uszkodzonego kręgosłupa oraz układu nerwowego. Istotna jest także analiza diagnostyki obrazowej
Strategia leczenia operacyjnego to przede wszystkim odbarczenie struktur nerwowych w celu jak najszybszej poprawy przewodzenia w układzie nerwowym. Następnie lekarze stabilizują rejon złamania. Do stabilizacji używa się często prętów i śrub. W przypadku złamań kompresyjnych często używa się cementu dla odtworzenia struktury kręgu lub specjalnych protez krążka międzykręgowego. Podczas operacji ważne jest by w miarę możliwości utrzymać fizjologiczne krzywizny kręgosłupa.
Przebieg rehabilitacji po zabiegu będzie zawsze indywidualny ponieważ zależy od wielu czynników. Decyzje o doborze ćwiczeń, pionizacji i momentu powrotu do aktywności dnia codziennego powinni wspólnie podejmować lekarz wraz z fizjoterapeutą. Głównym celem będzie poprawa stabilności oraz siły w obrębie całego układu ruchu.
Rokowania
W przypadku złamania kręgosłupa (złamania kręgu) ciężko o precyzyjne rokowania. Każde złamanie jest inne, dużo zależy od wieku pacjenta oraz schorzeń współistniejących. Jeśli nie doszło do uszkodzenia struktur nerwowych (lub ich uszkodzenie jest niewielkie) to na ogół rokowania są dobre. Jedynymi powikłaniami mogą być wtedy: przeciążenia kręgosłupa (powyżej i poniżej rejonu złamania), sztywność pourazowa, dolegliwości bólowe oraz wczesne stany zwyrodnieniowe.
W przypadku uszkodzenia nerwu rdzeniowego lub rdzenia kręgowego oprócz powyższych powikłań dołączyć mogą dodatkowe konsekwencje takie jak: czasowe lub trwale zaburzenia czucia oraz niedowłady mięśniowe.
Zachęcam do komentowania i zostawiania pytań pod artykułem!
Przemek

Jestem fizjoterapeutą i propagatorem zdrowego stylu życia. Moim celem nr 1 jest powrót pacjentów do sprawności. Pisząc i nagrywając dla Was materiały staram się wskazać właściwą drogę do zdrowia i pokazać ile zależy od Ciebie!





Najnowsze komentarze