W tym artykule w przystępny sposób przekaże Ci informacje na temat:
– Uszkodzeń więzadła pobocznego przyśrodkowego (MCL)
– Objawów i przyczyn tego problemu
– Różnych strategii leczenia
– Rokowań i wskazówek niezbędnych do powrotu do sprawności :)
Kontuzje stawu kolanowego należą do najczęstszych urazów w całym układzie ruchu. Ma na to wpływ skomplikowana budowa i biomechanika stawu kolanowego. W stawie rozróżniamy wiele struktur mających zapewnić odpowiednią stabilność i złożoną funkcje. Wśród tych struktur niewątpliwie najczęstszym urazom ulegają więzadła, m. in. więzadło pobocze przyśrodkowe (MCL), które jest bardzo istotnym stabilizatorem przyśrodkowej części stawu.
W przypadku uszkodzenia więzadła pobocznego należy rozróżnić pojęcia naciągnięcia, naderwania oraz zerwania. O naciągnięciu lub naderwaniu mówimy wtedy gdy uszkodzeniu uległo część włókien tworzących więzadło, natomiast w przypadku zerwania, dochodzi do całkowitego przerwania ciągłości więzadła. Ma to duże znaczenie w przypadku wyboru strategii leczenia.
Zanim przejdę do szczegółów, chciałem wyjaśnić terminologię tego urazu. Prawidłowa nazwa dla więzadła to więzadło poboczne przyśrodkowe (MCL) lecz często w Polsce nazywane jest ono więzadłem pobocznym piszczelowym.
Jeśli zmagasz się z tym problemem (właśnie doszło do urazu lub problem trwa u Ciebie dłuższy czas) to rozpocznę mój artykuł od anatomii bo jest ona istotna by zrozumieć objawy, proces diagnostyki oraz strategię leczenia. No to zaczynamy!
Trochę o anatomii w uszkodzeniach (urazach) więzadła pobocznego Mcl
Staw kolanowy jest największym stawem ludzkiego organizmu, a także najbardziej złożonym w swojej strukturze. Staw ten łączy kość udową z piszczelową, a na przedniej ścianie występuję rzepka, która pełni funkcję trzeszczki (przyczynia się do lepszej funkcjonalności mięśnie czworogłowego), to wszystko jest otoczone wspólną torebką stawową.
Kości udowa i piszczelowa zakończone są powierzchniami stawowymi, które pokryte są chrząstką szklistą, która zapobiega nadmiernemu tarciu podczas ruchu. Pomiędzy powierzchniami stawowymi znajdują się łąkotki (boczna i przyśrodkowa), których funkcją jest pogłębianie i dopasowywanie do siebie powierzchni stawowych, a także umożliwienie ruchów obrotowych w zgiętym stawie kolanowym.
Nieregularne kształty powierzchni stawowych nie sprzyjają stabilności stawu, dlatego niezbędne są czynne i bierne stabilizatory. Czynne stabilizatory to mięśnie, dzięki którym, w ogóle możliwy jest ruch w stawie. Natomiast bierne stabilizatory, to więzadła, powięź oraz torebka stawowa. Tutaj wyróżnić możemy więzadła, które stabilizują staw od zewnątrz i od wewnątrz. Zewnętrznymi stabilizatorami będą więzadła podkolanowe skośne i łukowate, a także poboczne piszczelowe i strzałkowe, których głównymi funkcjami będą ograniczenia nadmiernej koślawości i szpotawości kolan, a także rotacji podudzia.
Więzadło poboczne piszczelowe (MCL) biegnie po przyśrodkowej stronie stawu w postaci dość szerokiego pasma rozpiętego od nadkłykcia przyśrodkowego kości udowej do przyśrodkowej powierzchni kłykcia przyśrodkowego kości piszczelowej. W swym przebiegu więzadło zrasta się z torebką stawową i łąkotką przyśrodkową.
Powyższy opis więzadła pobocznego przyśrodkowego jest jednak dużym uproszczeniem. Przyśrodkowy przedział stawu kolanowego to tak naprawdę 3 warstwy tkanek. W rzeczywistości na ludzkim ciele podczas preparacji tkanek (w prosektorium) układ wielu włókien nie jest taki równy i dokładny jak w atlasie anatomicznym na grafikach kolana. Więzadło poboczne leży w pośredniej i głębokiej warstwie tkanek przyśrodkowej części kolana. Jest ono przedzielone poprzez kaletkę (przestrzeń z płynem), która zmniejsza tarcie pomiędzy warstwami. Poza tym więzadło poboczne ma swoje różne połączenia i podziały oraz przeplata się z innymi strukturami kolana takimi jak np: więzadło skośne tylne, więzadłami łąkotki oraz włóknami torebki stawowej.
Przyśrodkowy rejon kolana to również miejsce przyczepu dla kilku mięśni jak np. mięsień: smukły, krawiecki, półścięgnisty czy brzuchaty łydki, co sprawia, że to wrażliwa strefa krzyżowania się różnych struktur, które maja na siebie bezpośredni wpływ.
Do głównych funkcji więzadła pobocznego przyśrodkowego (MCL) należy hamowanie sił koślawiących kolano (koślawość czyli takie ustawienie kolan, które schodzą się do środka – dając kształt litery X). Ponadto MCL bierze udział w hamowaniu sił powodujących rotację wewnętrzną i zewnętrzną piszczeli w stosunku do kości udowej. Wszystkie te ruchu są wspomagane przez inne struktury kolana, tak by rozłożyć siły i możliwości w rożnych kątach działania stawu (zgięcia i wyprostu).
Czucie głębokie – system informacji
Opisałem już działanie więzadła pobocznego i wydawałoby się, że można już postawić kropkę. Jednakże nic bardziej mylnego. Na tym etapie warto wspomnieć, że prawidłowe działanie więzadeł nie przełoży się na prawidłową funkcję kolana bez sprawnie działającego „komputera” i systemów przekazu informacji!
Każde więzadło, torebka stawowa lub powieź w czasie rzeczywistym przekazują za pomocą różnych receptorów wiele cennych informacji o położeniu stawu i prędkości ruchu. Tylko dzięki temu nasz system mięśniowy może adaptować się do nowych warunków i zmieniającego się ruchu. Ta sytuacja pokazuje, że każde potencjale uszkodzenie tkanki jak np. więzadła pobocznego będzie miało natychmiastowe przełożenie na cały staw!
Kiedy mamy już omówioną skrótową anatomię i funkcję więzadła MCL możemy przejść do omówienia jego potencjalnych uszkodzeń. Podczas urazu może dojść do naciągnięcia, naderwania lub całkowitego zerwania włókien więzadła. Najczęściej uszkodzeniu ulega przyczep bliższy (biegnący od kości udowej), rzadziej część środkowa.
Na potrzeby oceny stopnia uszkodzenia zostały wymyślone różne klasyfikacje pomagające grupować różne typy uszkodzeń. Najpopularniejsza klasyfikacja przedstawia się następująco:
Klasyfikacja uszkodzenia więzadła pobocznego przyśrodkowego MCL
I stopień – W stopniu pierwszym mówimy o mikrourazie, powodującym uszkodzenie niewielkiej liczby włókien. W tej sytuacji mówimy o zwiększonym napięciu obronnym w rejonie więzadła i nie nasilonych dolegliwościach bólowych. W pierwszym stopniu stabilność stawu jest zachowana.
II stopień – W przypadku drugiego stopnia dochodzi do uszkodzenia większej ilości włókien. Ta sytuacja powoduję większą wrażliwość i większe dolegliwości bólowe w porównaniu do pierwszego stopnia. Jednakże i w tym przypadku stabilność stawu jest zachowana.
III stopień – Trzeci stopień uszkodzenia to pełne przerwanie włókien więzadła. W tym stopniu uraz może się wiązać z większymi dolegliwościami bólowymi i napięciem obronnym okolicznych tkanek.
Stopień III jest podzielony na dodatkowe podstopnie, które są adekwatne do stopnia niestabilności stawu podczas badania kolana. Opiszę to w dalszej części tekstu w rozdziale „Diagnostyka” gdzie będę omawiał szczegóły badania.
W tym miejscu warto jeszcze wspomnieć, że uraz więzadła pobocznego MCL może być izolowany (uszkodzeniu uległo tylko to więzadło) lub może być częścią urazu złożonego, gdzie dochodzi do uszkodzenia wielu różnych struktur jak np.: więzadeł krzyżowych, torebki stawowej, urazów mięśniowych czy złamania kości piszczelowej bądź udowej.
Bardzo popularnym uszkodzeniem, w którym więzadło poboczne przyśrodkowe bierze udział jest Triada O’Donoghue (link)
W tym urazie uszkodzeniu ulegają trzy kluczowe struktury dla funkcji stawu kolanowego:
– więzadło krzyżowe przednie (ACL)
– więzadło poboczne przyśrodkowe (MCL)
– łąkotka przyśrodkowa (MM)
Uszkodzenia tego typu ma ogromny wpływ na funkcję kolana i jego stabilność. W przypadku tego uszkodzenia uraz więzadła pobocznego nie jest jednak priorytetem w porównaniu do uszkodzenia więzadła ACL i łąkotki.
Przewlekła niestabilność (link)
W przypadku osób, które już dawno przeszły uraz (nie leczony) lub u osób z dużą koślawością kolan dochodzi do niestabilności w kierunku przyśrodkowym. Taka sytuacja na co dzień nie musi dawać żadnych objawów bólowych. Jednakże patrząc długofalowo praca stawu kolanowego w nieprawidłowej osi bez właściwej stabilności, zawsze będzie się przekładać na większe ryzyko uszkodzeń innych struktur stawowych.
W przypadku przewlekłej niestabilności Twój staw przez wiele lat może funkcjonować nie dając dolegliwości bólowych, jednak po latach możesz się dowiedzieć podczas prześwietlenia RTG kolan, że chrząstka stawowa ma już znaczne uszkodzenia :(
Objawy uszkodzenia więzadła pobocznego przyśrodkowego Mcl
W momencie urazu zazwyczaj będzie słyszalne trzaśnięcie lub rozerwanie. W przypadku izolowanego uszkodzenia więzadła nie powinien się pojawić duży obrzęk. Natomiast w przypadku uszkodzeń towarzyszących (więzadeł krzyżowych, łąkotek, złamania) obrzęk będzie znaczny. Obrzęk nie musi się pojawić od razu, może przybywać stopniowo i mieć kulminację np. po przespanej nocy. Uszkodzenie więzadła będzie wywoływało ból, po przyśrodkowej stronie stawu kolanowego, ponadto rejon przebiegu więzadła będzie wrażliwy na ucisk. Bardzo możliwe, że objawy bólowe będą promieniować w kierunku stopy lub w górę w kierunku biodra ponieważ:
– w rejonie uszkodzenia znajduje się wiele struktur mających połączenie z biodrem i stopą
– organizm włączy systemy obronne uwrażliwiające każdy ruch kończyny dolnej by nie dopuścić do kolejnych uszkodzeń (organizm chroni Cię przed samym sobą)
Po urazie mięśnie uda i podudzia będą w stałym napięciu by utrzymać stabilność kolana. W przypadku zaniedbania leczenia lub błędnej strategii leczenia w uszkodzeniach III stopnia kolano może mieć tendencje do „uciekania” w kierunku przyśrodkowym. Jest to bardzo niekorzystna sytuacja ponieważ, każda sytuacja skręcenia kolana może powodować znaczne uszkodzenia chrząstki stawowej. W przypadku przewlekłej niestabilności kolana mogą pojawiać się zaniki mięśniowe wynikające z ograniczenia normalnej aktywności. Taka sytuacja wpływa na błędne koło objawów i utrudnia leczenie.
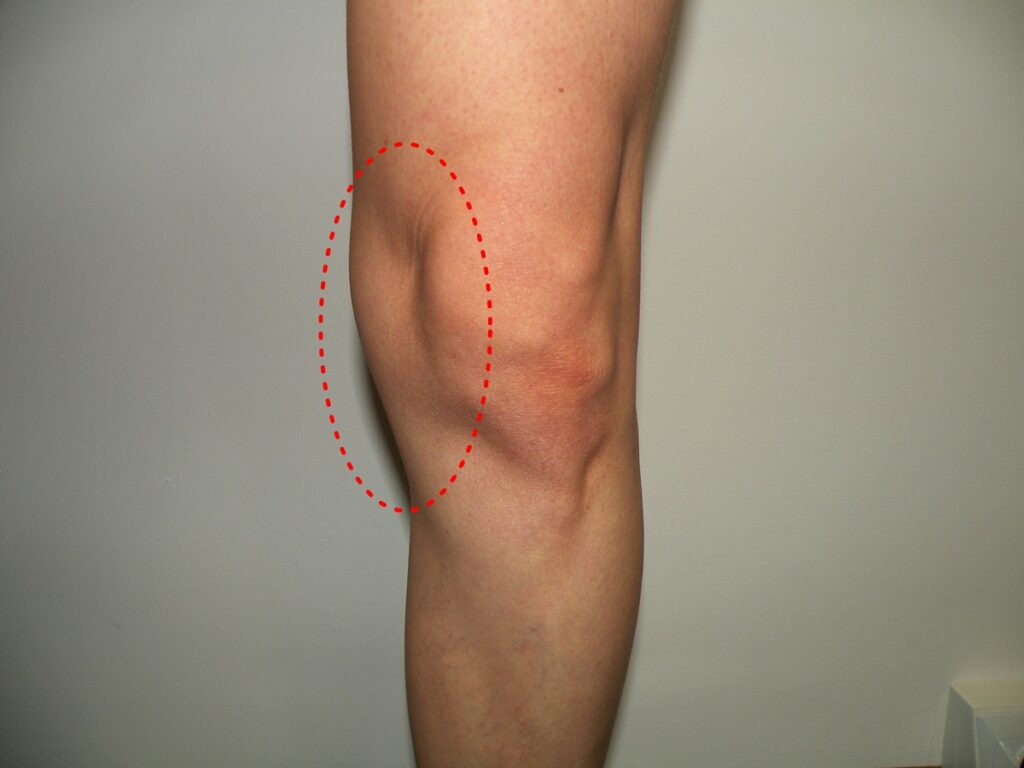
Fot.1 Najczęstszy rejon objawów
Przyczyny uszkodzenia więzadła pobocznego piszczelowego Mcl
W większości przypadków przypadków może to być uszkodzenie izolowane (brak innych uszkodzeń). Jednakże im większe uszkodzenie (III st. uszkodzenia) w większości przypadków dochodzi do uszkodzenia kilku struktur jednocześnie m. in.: łąkotek lub więzadeł krzyżowych, mówimy wtedy o uszkodzeniach towarzyszących.
Najczęściej na urazy więzadła MCL narażeni są sportowcy, szczególnie w sportach kontaktowych takich jak: piłka nożna, rugby, futbol amerykański, sporty walki. Dodatkowo urazy więzadła pobocznego mogą się zdarzyć u narciarzy. W większości przypadków uraz jest wywołany bezpośrednim kontaktem, choć nie musi tak być i niewłaściwe ustawienie stopy i szybki ruch kolana (najczęściej skrętny) również może doprowadzić do uszkodzenia. Do urazu może jednak dojść w wielu różnych sytuacjach jak np. upadek z wysokości czy wypadek komunikacyjny.
Jedną z przyczyn zerwania więzadła pobocznego piszczelowego są również uwarunkowania anatomiczne jak np. wzmożona elastyczność więzadeł i torebki stawowej. Dzieje się tak u osób o bardzo elastycznej tkance łącznej (hipermobilność). Podczas urazu trudniej wtedy o odpowiednią reakcję obronną układu stabilizacji biernej (więzadła, torebka stawowa, powięź) oraz czynnego (układ mięśniowy). W przypadku stawu kolanowego nadmierna ruchomość może dotyczyć koślawości kolan (nieustanne rozciąganie i osłabienie więzadła) oraz przeprostu (kolano ucieka w pozycji stojącej do tyłu).
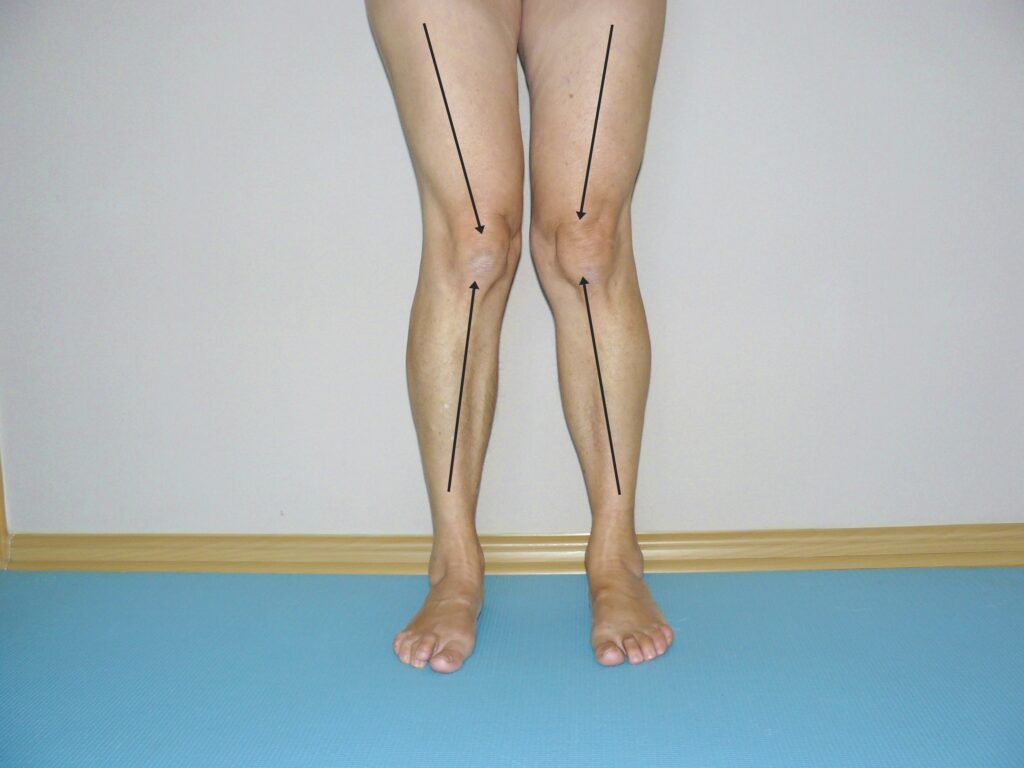
Fot.2 Przykład koślawości kolan

Fot 3. Przykład dynamicznej koślawości kolan (w statyce kolana zachowują prawidłową oś)
Ryzyko urazu znacznie wzrasta, u osób rozpoczynających treningi sportowe lub u tych, którzy nie mają wcześniejszego przygotowania motorycznego. Grupą największego ryzyka są osoby, które mają prace siedzącą. Wtedy przy często zupełnie „niewinnej” aktywności może dojść do naderwania lub zerwania więzadła.
Kolejnym czynnikiem, który może sprzyjać wystąpieniu urazu jest wiek. Wraz z upływającymi latami układ więzadłowy jest coraz mniej wytrzymały na obciążenia. Porównując więzadła w wieku 20 lat i 40 lat różnica wytrzymałości może wynieść kilkadziesiąt procent. Wraz z wiekiem często pogarsza się również elastyczność stawów co również niekorzystnie przekłada się na konsekwencje wypadków.
Ostatnią grupą osób narażonych na uszkodzenie więzadła przyśrodkowego pobocznego są osoby z zaawansowaną chorobą zwyrodnieniową. Choroba zwyrodnieniowa nie oszczędza żadnego elementu stawu. W jej przypadku włókna kolagenowe tworzące staw mają coraz to bardziej nierówną budowę i luźniejszy przebieg. Taka sytuacja nie wymaga dużych sil do powstania uszkodzeń więzadłowych.
Diagnostyka uszkodzenia więzadła Mcl
Rozpoczęcie diagnostyki przez lekarza lub fizjoterapeutę powinno opierać się na ocenie testów ruchomości, stabilności więzadłowej oraz oceny dotykowej stawu kolanowego. Istotna powinna być także ocena siły mięśniowej.
W przypadku urazu więzadła pobocznego MCL kluczowy będzie test stabilności przyśrodkowej części stawu. Test stabilności wykonuje się koślawiąc staw kolanowy. dwóch pozycjach wyprostu i niewielkiego zgięcia (około 20-30 st. zgięcia). W przypadku wyprostu kolana stabilność stawu powinna być znacznie większa ponieważ za stabilność w tej pozycji oprócz MCL odpowiada również torebka stawowa i więzadła krzyżowe. W przypadku kąta 30 st. zgięcia pozycja kolana pozwala w bardziej izolowany sposób badać samo więzadło przyśrodkowe.
W przypadku doświadczonego badacza i pacjenta, który potrafi rozluźnić swoją nogę będzie można ustalić stopień niestabilności stawu. Mówimy tu o III stopniu uszkodzenia stawu, który podczas testu możemy jeszcze podzielić na 3 dodatkowe stopnie:
1+ To sytuacja kiedy podczas testu możemy wyczuć od 3 do 5 mm luzu stawie
2 + To sytuacja gdzie rozwarcie stawu pozwala uzyskać luz około 6-10 mm
3 + Oznacza rozwarcie stawu powyżej 10 mm, zazwyczaj z miękkim oporem końcowym lub bez oporu końcowego
* w każdym przypadku badania stabilność powinna być porównana do zdrowego kolana (tak by mieć odniesienie do naturalnej elastyczności więzadłowej). W pierwszych dniach po urazie badanie stabilności jest utrudnione ze względu na znaczne dolegliwości bólowe, które nasilają się podczas badania.
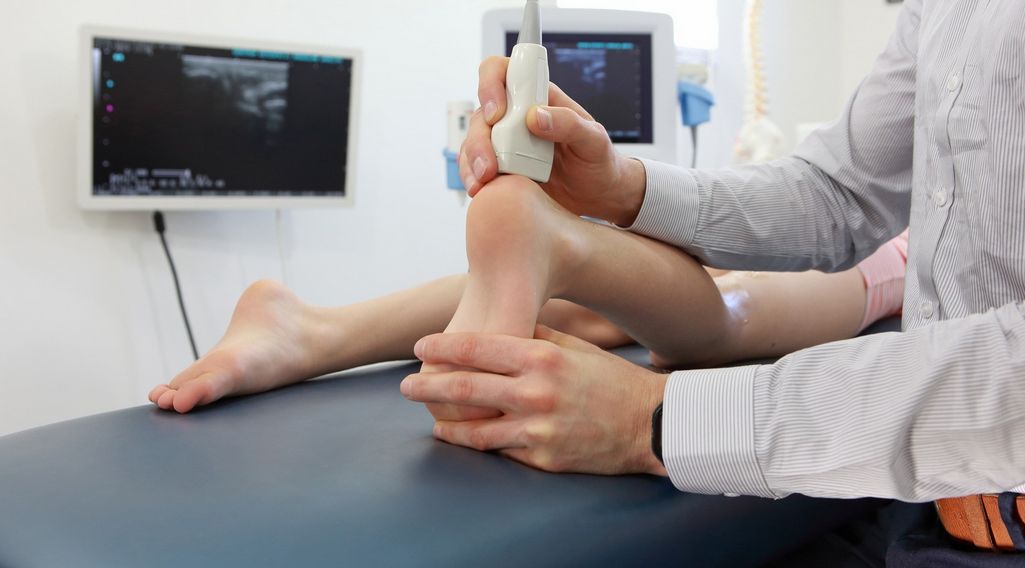
W przypadku podejrzenia złamania lub uszkodzenia awulsyjnego (oderwanie więzadła z niewielkim kawałkiem kości) pomocne mogą być zdjęcia RTG. Bardzo pomocnym badaniem jest USG, którego zaletą jest możliwość oceny więzadła w kilku pozycjach kolana. Najbardziej dokładnym badaniem jest MR (Rezonans magnetyczny). Rezonans powinien być wykonany głównie w uszkodzeniach 3 stopnia dla szerzej oceny struktury MCL i uszkodzeń towarzyszących.
Diagnostyka różnicowa
Bardzo często podczas urazu MCL dochodzi do uszkodzenia wielu struktur jednocześnie. Podczas badania należy wykluczyć: stłuczenie stawu kolanowego, uszkodzenie chrząstki stawowej, uszkodzenie łąkotki przyśrodkowej, uszkodzenie więzadeł krzyżowych, zwichnięcie rzepki oraz naderwanie: mięśnia czworogłowego, grupy kulszowo-goleniowej, mięśnia smukłego, mięśnia krawieckiego, mięśni przywodzicieli, mięśnia podkolanowego lub mięśnia brzuchatego łydki.
Leczenie uszkodzeń więzadła pobocznego przyśrodkowego Mcl
Przejdźmy do najbardziej oczekiwanego rozdziału – leczenia, bo w końcu każdy chce wiedzieć co można zrobić by wrócić do sprawności! Po ocenie diagnostyki lekarz musi podjąć kluczową decyzję odnośnie kwalifikacji do jednej z dwóch ścieżek leczenia:
– Leczenie zachowawcze (rehabilitacja)
– Leczenie chirurgiczne
Zaczniemy od leczenia zachowawczego. Do leczenia zachowawczego zostają zazwyczaj zakwalifikowane uszkodzenia I i II stopnia. W przypadku zerwania III stopnia lekarz podejmując decyzje bierze pod uwagę większą ilość informacji:
– uraz izolowany czy z licznymi uszkodzeniami towarzyszącymi
– Twój wiek
– rodzaj pracy
– rodzaj aktywności ruchowej (sportowej)
Zazwyczaj uszkodzenia I i II stopnia dobrze się goją z powrotem pełniej stabilności. W przypadku uszkodzeń III stopnia nie zawsze leczenie jest w pełni udane. Powikłaniem leczenie może być utrwalona niestabilność stawu. Niestety ta sytuacja wiąże się z dużym ryzykiem powstania innych uszkodzeń stawu i powstaniem wczesnych zmian zwyrodnieniowych. Wyjściem z tej sytuacji jest jedynie zabieg operacyjny!
Do założeń leczenia zachowawczego izolowanego uszkodzenia więzadła pobocznego przyśrodkowego możemy zaliczyć:
– złagodzenie dolegliwości bólowych
– poprawę ruchomości stawowej
– poprawę funkcji stawu kolanowego
– likwidację obrzęku
– powrót siły i stabilności mięśniowej.
W pierwszych kilku tygodniach ważne jest wdrożenie podstawowych zasad postępowania dla uszkodzeń więzadłowych
– unikanie drażnienia więzadła poprzez niekontrolowane szybkie ruchy kolana
– w przypadku bólu i drażnienia kluczowe jest odciążenie stawu za pomocą kul. Jednak jest to spraw indywidualna w zależności od stopnia uszkodzenia. Warto pamiętać, że jeśli istniej możliwość naturalnego chodu bez bólu jak najszybciej należy pozbyć się kul
– odciążenie stawu w pozycji delikatnego zgięcia (około 20-30 st). Najlepiej trzymać kończynę dolną na lekkim podwyższeniu co przyspieszy ewakuację obrzęku
– przykładania lodu lub cold pack-a co 2-3 godziny (pamiętaj nie przykładaj lodu na gołą skórę tylko poprzez ceratę lub cienki ręcznik)
– pomocny może być stabilizator kolana z zegarem (ograniczający kątowy ruch), który nie dopuści do sił powodujących dalsze uszkodzenia. Odpowiednie ustawienie zegara przez lekarza lub fizjoterapeutę (zazwyczaj ograniczenie pełnego wyprostu i zgięcia powyżej 90 st.) będzie chronić uszkodzone więzadło. Stabilizator jest bardzo pomocny ponieważ bardzo łatwo o dalsze uszkodzenia w nocy (nie kontrolujemy ruchu nogi) lub podczas potknięcia.
Rehabilitacja
Dobrze skupmy się już teraz na samym procesie rehabilitacji. Jeśli nie ma przeciwwskazań proces rehabilitacji powinien się rozpocząć od pierwszych dni po urazie.
Jednym z pierwszych etapów rehabilitacji powinno być rozluźnienie napięć mięśniowo-powięziowych w rejonie urazu, uda oraz podudzia. Przyspieszy to proces regeneracji więzadła i okolicznych tkanek. Rozluźnianie musi być delikatne w początkowym etapie kiedy dochodzi do gojenia tkanek miękkich. Po zagojeniu można stosować mocniejsze techniki by poprawić elastyczność układu mięśniowo-powięziowego i wpłynąć na przebudowę struktury więzadła.
Poprawa siły mięśniowej to kolejny etap rehabilitacji. Zaraz po urazie dochodzi do szybkiego zaniku masy i siły wielu grup mięśniowych w obrębie uda i podudzia. Odbudowa siły i masy może potrwać kilka miesięcy, dlatego warto jak najszybciej rozpocząć tą ciężką pracę. Kluczowe będzie odzyskanie masy i siły m. in. mięśnia czworogłowego, trójgłowego łydki, grupy kulszowo-goleniowej, grupy przywodzicieli oraz mięśni pośladkowych. Dobór ćwiczeń wzmacniających powinien być odpowiedni do etapów gojenia więzadła i łagodzenia bólu. Praca nad siłą mięśniową wpływa na poprawę krążenia oraz poprawę stabilizacji stawu, co przekłada się na redukcję obrzęku.
Ważne by w miarę upływu czasu (jeśli dolegliwości bólowe będą ustępować) stale poprawiać ruchomość stawową. Oprócz poprawy zgięcia bardzo istotny jest wyprost stawu kolanowego. Wraz z postępem terapii warto rozpocząć ćwiczenia stabilizacji stawu kolanowego, które powinny być jednym z najważniejszych celów terapii. Ćwiczenia te będą polegały na nauce obciążania nogi w prawidłowej osi (pomiędzy szpotawością a koślawością) jak i wyrównaniu dysbalansu mięśniowego w rejonie uda i podudzia. Kluczowe będzie obciążenie stawu nie dopuszczając do przeprostu oraz koślawości.
Obciążanie wszystkich stawów w prawidłowej osi znacznie minimalizuje przeciążenia, chroni powierzchnie stawowe oraz więzadła przed szybszym uszkodzeniem. Jeśli dolegliwości bólowe będą się zmniejszać ćwiczenia stabilizacji będzie można rozpocząć na niestabilnym podłożu oraz w dynamice. W procesie rehabilitacji pomocna będzie także praca nad czuciem głębokim (czucie własnego ciała w przestrzeni) oraz równowagą. Wpłynie to na zmniejszenie ryzyka kolejnych urazów w przyszłości.
Jeśli myślisz o powrocie do sportu to Twój staw musi mieć pełny zakres ruchomości, siłę mięśniową zbliżoną do strony przeciwnej oraz brak niestabilności potwierdzony w testach stabilności. Aktywność ruchową należy rozpoczynać od chodu poprzez, szybki chód, stopniowo przechodząc po pewnym czasie do wolnego biegu. Proces powrotu do sportu to bardzo ważny element rehabilitacji i wymaga stałej kontroli fizjoterapeuty.
Na różnych etapach rehabilitacji pomocne mogą być aplikacje plastrów Kinesiology Taping, które mogą wpływać na poprawę stabilności przyśrodkowej kolana w codziennych aktywnościach jak i na etapie powrotu do uprawiania sportu.
Farmakoterapia
Jeśli jesteś sportowcem i zależy Ci na szybszym powrocie do sprawności, to Twój lekarz może Ci zaproponować iniekcje z komórek macierzystych lub osocza bogato płytkowego (PRP). Tego typu terapia może przyspieszyć gojenie i przebudowę uszkodzonych tkanek. W tej sytuacji nie możemy oczekiwać diametralnych różnic w czasie regeneracji, ale według części badań tego typu leczenie wykazuje pozytywne działanie.
Fizykoterapia
Fizykoterapia w przypadku uszkodzenia więzadła pobocznego piszczelowego ma zastosowanie głównie podczas stanu ostrego. Zabiegi mogą dziać wspomagająco, m. in na: zmniejszenie stanu zapalnego, redukcję dolegliwości bólowych oraz obrzęku. Bardzo korzystna jest przede wszystkim krioterapia. Dodatkowo stosuję się: magnetoterapię, laseroterapię, elektroterapię oraz hydroterapię
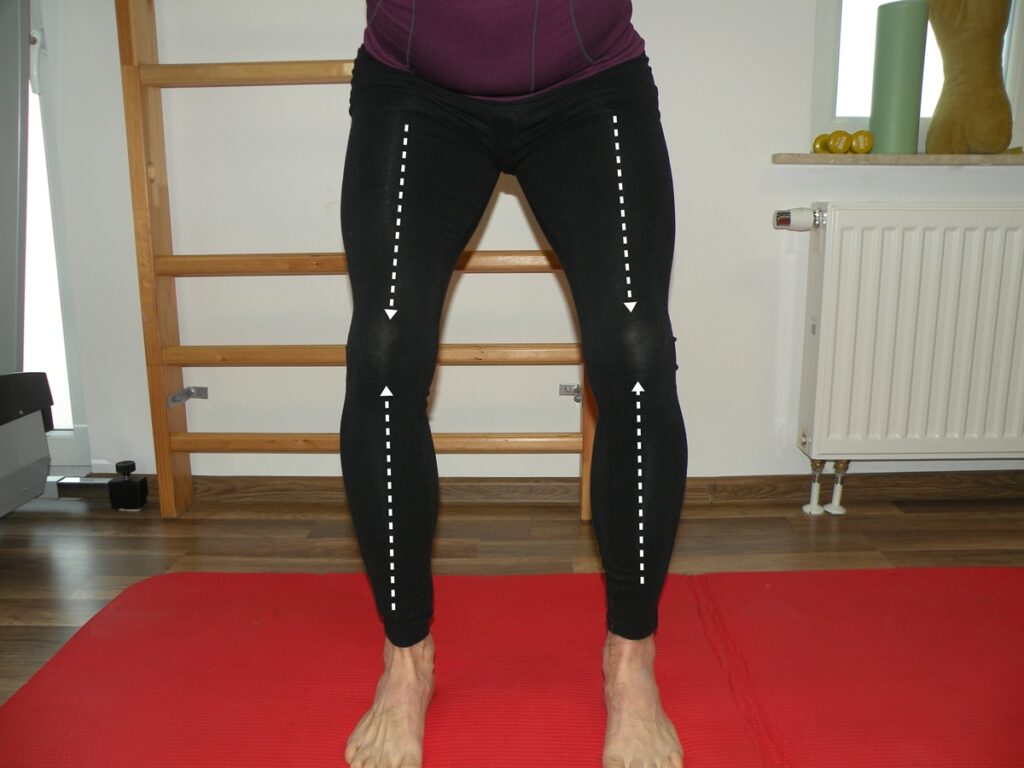
Fot. 4 Nauka prawidłowej osi obciążania kolan

Fot 5. Trening stabilizacji kolan przy zachowaniu prawidłowej osi kolana
Zaopatrzenie ortopedyczne – zobacz jaki sprzęt polecam do ćwiczeń i rehabilitacji?
Kliknij na link i zajrzyj do sklepu
Jeśli mamy do czynienia z urazem to warto na początku zastosować Cold pack do chłodzenia. Można go owinąć w cienki ręcznik kuchenny i przykładać kilka razy dziennie do miejsca urazu. W całkowitych zerwaniach, przydadzą się również kule do chodzenia. Kiedy minie pierwsza faza gojenia (1-2 tygodnie), korzystny będzie trening wzmacniający, do którego można wykorzystać taśmy i gumy oraz piłki. Dla komfortu ćwiczeń bardzo przydatne są maty do ćwiczeń. W trakcie początkowej fazy rehabilitacji w zerwaniach drugiego i trzeciego stopnia pomocny jest sztywny stabilizator z zegarem, który pozwoli lekarzowi ustawić odpowiednie limity zgięcia i wyprostu. Stabilizator powinien pozwalać na pewne ruchy zgięcia i wyprostu ale blokować ruchy koślawienia, które drażnią uszkodzone więzadło. Musisz jednak wiedzieć, że stosowanie aparatów stabilizujących powinno być tymczasowe. Zbyt długie noszenie zaopatrzenia ortopedycznego może wpływać na osłabienie siły i stabilności mięśniowej oraz może powodować problemy z powrotem prawidłowego zakresu ruchomości kolana.
Dotarłem również do różnych badań mówiących o profilaktycznym stosowaniu ortez dla minimalizowania ryzyka urazu więzadła MCL w sporcie. W części z nich noszenie ortez podczas uprawiania sportu wpływało na mniejsze ryzyko urazu. Jednak zawsze zalecam w takich sytuacjach kontynuowanie treningu stabilizacji kończyn dolnych.
Zabieg operacyjny
W przypadku leczenia operacyjnego na początku zastanówmy się kiedy takie leczenie jest zasadne. Do zaleceń leczenia operacyjnego możemy zaliczyć:
– konflikt tkanek miękkich (zakleszczenie zerwanego więzadła i konflikt z innymi tkankami)
– zerwanie awulsyjne (zerwanie przyczepu więzadła z odłamkiem kości)
– uszkodzenie połączone ze złamaniem kości piszczelowej
– powikłane urazy wielu struktur stawowych (więzadła krzyżowe, torebka stawowa, więzadło skośne tylne)
– znaczna niestabilność przyśrodkowa stawu (szczególnie w wyproście)
– przewlekła niestabilność
W przypadku przewlekłej niestabilności tego typu objaw może być wynikiem złej klasyfikacji pacjenta do leczenia zachowawczego lub nieskutecznej rehabilitacji (możemy mówić o tym, że próba leczenia zachowawczego nie powiodła się). Niestabilność może być również wynikiem długotrwałej koślawości kolan.
W przypadku ewidentnych wskazań konieczny jest zabieg rekonstrukcji więzadła.
Istnieje bardzo wiele różnych technik rekonstrukcji więzadła. Do rekonstrukcji można wykorzystać naturalną tkankę (np. fragment grupy kulszowo-goleniowej, fragment mięśnia smukłego lub fragment ścięgna Achillesa) lub sztuczną. Do rekonstrukcji wystarczy artroskopia (dojście do miejsca urazu za pomocą mikro narzędzi i mikro kamery), co jest dużym plusem w stosunku do operacji otwartych. Do przymocowania więzadła używa się specjalnych elementów jak śruby czy zszywki. W trakcie operacji ortopeda powinien kilkukrotnie sprawdzić napięcia nowego więzadła w rożnych kąta ustawienia stawu, tak by mieć pewność o odpowiednim zamocowaniu i stabilności stawu. Wybór dokładnej techniki zabiegu jest indywidualny i zależny od stopnia uszkodzenia, uszkodzeń towarzyszących oraz umiejętności operatora zabiegu.
W przypadku uszkodzeń nie izolowanych, w których uszkodzeniu uległo więzadło krzyżowe przednie, krzyżowe tylne lub obydwa na raz to strategia leczenia polega najczęściej na priorytetowej rekonstrukcji więzadeł krzyżowych z pozostawieniem więzadła pobocznego do samoistnego gojenia lub z odroczoną rekonstrukcją więzadła pobocznego w przyszłości.
W przypadku pacjentów z duża koślawością kolan, priorytetem jest zabieg osteotomii (kostna korekcja ustawienia osi kończyn dolnych), rekonstrukcja więzadeł jest ostatnim etapem.
Rehabilitacja po operacji
Przebieg rehabilitacji po zabiegu będzie indywidualny ponieważ zależy od wielu czynników. Decyzje o doborze ćwiczeń i momencie obciążania stawu powinni wspólnie podejmować lekarz wraz z fizjoterapeutą. Zazwyczaj po zabiegu przez pierwsze 2-3 tygodnie zalecane jest odciążenie nogi operowanej. Zalecana jest również orteza ograniczająca zakres zgięcia i wyprostu. Dopuszczalne kąty zgięcia i wyprostu to decyzja lekarza zależna od protokołu leczenia w danej placówce. Głównymi celami będzie poprawa ruchomości, siły i stabilności stawowej. Ważna będzie praca nad prawidłowym wzorcem chodu. Szczegóły rehabilitacji pooperacyjnej będą zbliżone do założeń rehabilitacji w przypadku leczenia zachowawczego.
Powikłania zabiegu
Powikłania zabiegu operacyjnego są rzadkie. Do głównych komplikacji zaliczyć możemy dwie sytuacje:
– zbyt duża sztywność stawu kolanowego, jest to czynnik związany z: czasem jaki upłynął do operacji, rodzajem uszkodzeń, planem rehabilitacji oraz złą techniką zabiegu.
– utrzymująca się niestabilność stawu (jest to problem nieprawidłowej długości więzadła lub technik jego mocowania do kości).
Rokowania w przypadku uszkodzeń i urazów więzadła pobocznego piszczelowego Mcl
W przypadku leczenia zachowawczego uszkodzeń pierwszego i drugiego stopnia efekty rehabilitacji są bardzo dobre i przychodzą w krótkim czasie. W badaniach, do których dotarłem [1] u piłkarzy po uszkodzeniach 1 stopnia powrót do gry następował po około 10 dniach natomiast po uszkodzeniach 2 stopnia po około 20 dniach, choć z moich doświadczeń mogę stwierdzić, że jest to zawsze indywidualny proces! W przypadku uszkodzeń 3 stopnia kluczowa jest decyzja lekarza co do wyboru ścieżki leczenia, o której pisałem wcześniej.
Warto pamiętać, że niestabilność przyśrodkowa u osoby aktywnej ruchowo, będzie przekładała się na przeciążenie innych struktur stawowych i przyspieszenie zmian zwyrodnieniowych. W takich sytuacjach rozwiązaniem jest zabieg operacyjny. Zabieg rekonstrukcji nie jest poważną procedurą. Zazwyczaj wszystko przebiega zgodnie z planem, komplikacje pojawiają się rzadko. Trudno jednak określić dokładny termin powrotu do sprawności, bo wynika on z wielu składowych.
Jeśli masz pytania i wątpliwości co robić, kiedy problem dotyczy Ciebie, umów się ze mną na Konsultację Online
Podobał Ci się artykuł? Oceń go i zostaw komentarz, to pomoże znaleźć go innym!
Przemek Jureczko

Jestem fizjoterapeutą i propagatorem zdrowego stylu życia. Moim celem nr 1 jest powrót pacjentów do sprawności. Pisząc i nagrywając dla Was materiały staram się wskazać właściwą drogę do zdrowia i pokazać ile zależy od Ciebie!




Najnowsze komentarze