W tym artykule w przystępny sposób przekaże Ci informacje na temat:
– Koślawości kolan
– Objawów i przyczyn tego problemu
– Różnych strategii leczenia
– Rokowań i wskazówek niezbędnych do poprawy osi kolan :)
Kolana koślawe to termin, który nie dotyczy tylko kolan, ale osi ustawienia kończyn dolnych. Kolana koślawe rozpoznać można dość łatwo, często określane są jako „krzywe nogi” czy też ustawienie nóg w kształcie litery „X”. Koślawość może objawiać się w statyce (podczas stania), jak również tylko w dynamice (dynamiczna koślawość kolan) podczas chodzenia czy skakania. Koślawość może mieć wiele przyczyn, których ustalenie jest niezbędne do rozpoczęcia właściwego procesu leczenia. W początkowym etapie problemu pomocna może być rehabilitacja, w zaawansowanych przypadkach niezbędny jest zabieg operacyjny. Poprzez ten artykuł postaram się pokazać Ci jak sobie radzić z tym problemem i jak wybrać najlepszą ścieżka leczenia. Uprzedzam, że korekcja kolan koślawych to nie jest łatwy problem :( Jednakże, ten artykuł to może być pierwszy krok żeby coś zmienić! Na początek zacznijmy od zrozumienia sedna problemu czyli trochę o anatomii..
Trochę o anatomii w koślawości kolan
Staw kolanowy jest utworzony przez wypukłą część kości udowej oraz wklęsłą powierzchnię kości piszczelowej. Pomiędzy tymi powierzchniami znajdują są dwie łąkotki, kształtem przypominające rogale, po przyśrodkowej i bocznej stronie stawu. Łąkotki pełnią rolę poduszek amortyzacyjnych, które pomagają powierzchniom stawowym w dopasowaniu podczas złożonych ruchów w stawie. Staw kolanowy wzmocniony jest licznymi więzadłami. Główną funkcją więzadeł jest zabezpieczenie przed nadmiernymi ruchami, które mogą działać destrukcyjnie na staw. W przypadku koślawości kolan rola więzadeł i torebki stawowej odgrywa duża rolę, ponieważ wszystkie struktury torebkowo- więzadłowe po bocznej stronie stawu ulegają skróceniu. Natomiast te, które znajdują się po przyśrodkowej części stawu ulegają rozciągnięciu.
Staw kolanowy jest stawem zawiasowym, w którym zachodzą głównie ruchy prostowania i zginania (ruch goleni do przodu i do tyłu). Możliwe jest to dzięki mięśniom prostownikom stawu kolanowego (mięsień czworogłowy uda) oraz zginaczom stawu kolanowego (mięsień dwugłowy uda, mięsień półbłoniasty i mięsień półścięgnisty).
W prawidłowym rozwoju człowiek stojący ,,na baczność” powinien bez problemu łączyć kostki. Tuż po urodzeniu kończyny dolne dziecka ustawiają się szpotawo, co jest odwrotnością kolan koślawych. W wieku 2-4 lat stawy kolanowe mogą się ustawiać koślawo, co nazywane jest fizjologiczną koślawością kolan i jest to stan prawidłowy. Jeśli rozwój dziecka przebiega prawidłowo to zmniejsza się ona między 4 a 6 rokiem życia.
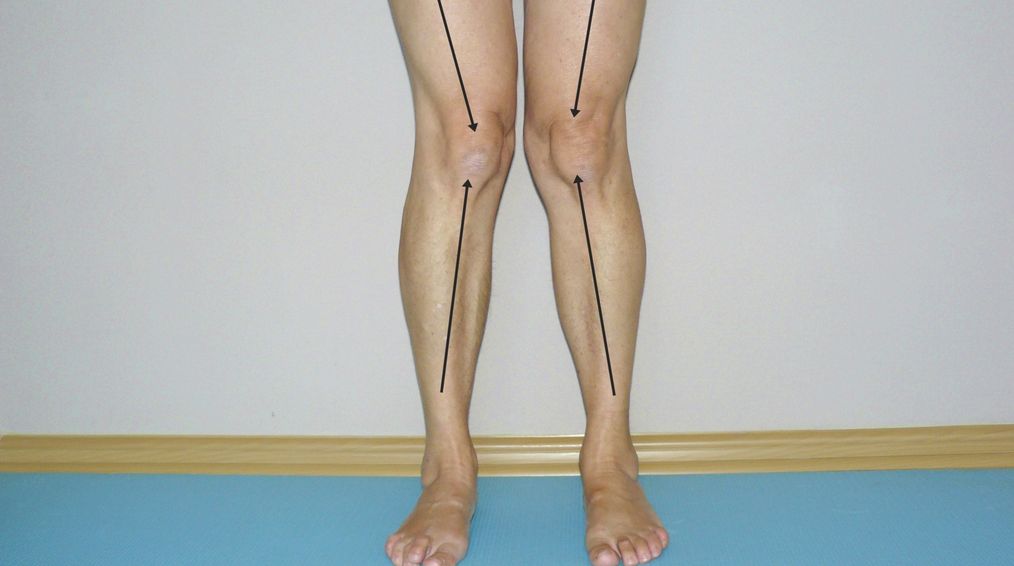
Prawidłowe ustawienie kończyny dolnej polega na ułożeniu jej względem fizjologicznej osi obciążenia. Gdy spojrzymy na kończyny dolne z przodu, fizjologiczna oś tworzy linię prostą, ustawioną prostopadle do podłoża, przechodzącą przez środek stawów: biodrowego, kolanowego oraz skokowego. W przypadku koślawości, oś nie przechodzi przez środek wyżej wymienionych stawów, gdzie stopa leży bocznie od prawidłowej osi, a kolano przyśrodkowo. Niestety koślawość kolan ma wpływ na prawie wszystkie struktury kończyny dolnej!
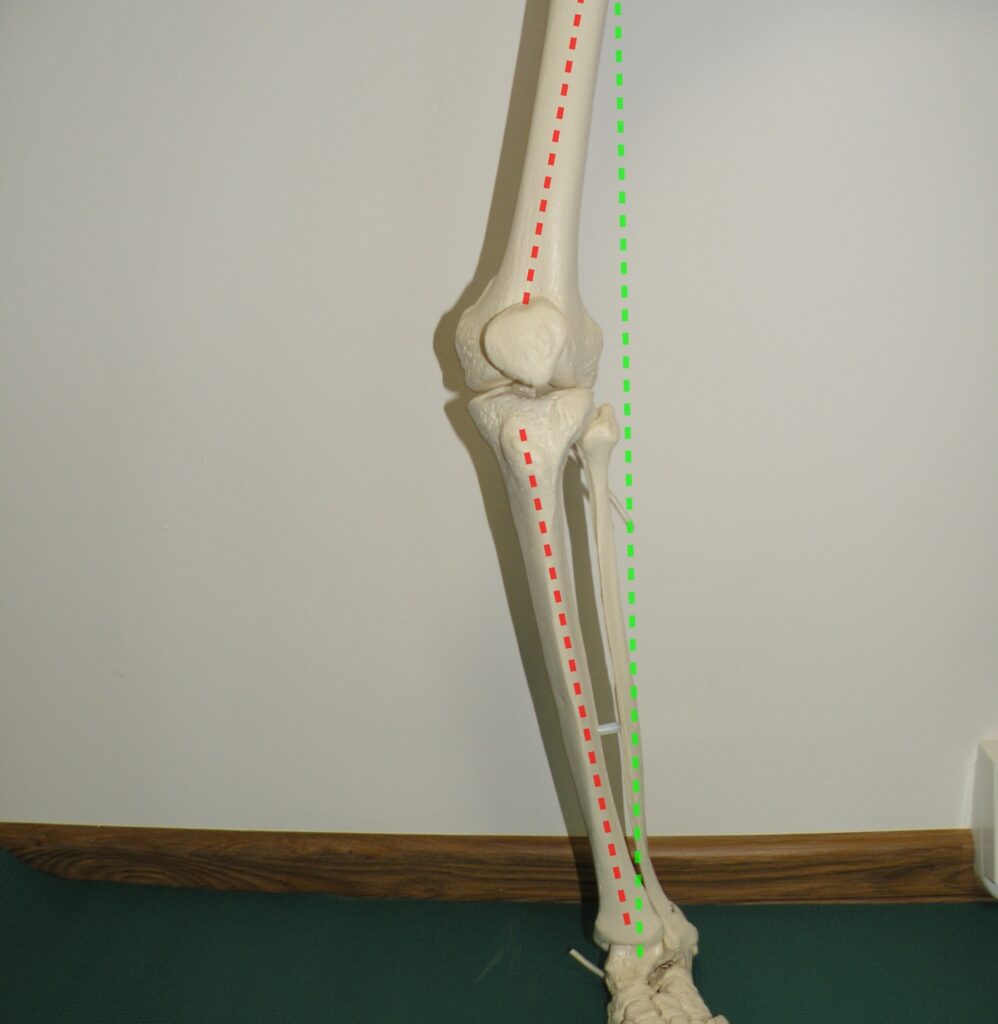
Fot. Koślawość kolana układ kostny
Wpływ koślawości kolan na kończynę dolną:
Koślawość ma wpływ na wszystkie struktury kolana:
– więzadła: skrócenie więzadła pobocznego strzałkowego (LCL), przy rozciągnięciu więzadła pobocznego piszczelowego (MCL). Więzadło MCL może być również niestabilne (nie jest w stanie pełnić swojej funkcji stabilizującej staw).
– torebka stawowa: skrócenie bocznej części torebki stawowej, rozciągnięcie przyśrodkowej części torebki stawowej.
– mięśnie: skrócenie ścięgna mięśnia podkolanowego, mięśnia dwugłowego uda, głowy bocznej mięśnia brzuchatego łydki, możliwe skrócenie odwodzicieli stawu biodrowego. Rozciągniecie głowy przyśrodkowej mięśnia brzuchatego, części włókien mięśnia półbłoniastego i półścięgnistego. Możliwe rozciągnięcie mięśni przywodzicieli uda oraz mięśnia smukłego. W przypadku układu mięśniowego trzeba dodać, że rozciągnięte mięśnie mogą mieć zwiększone napięcie ponieważ przy niewydolnym układzie torebkowo-więzadłowym muszą one wykonywać nadmierną pracę stabilizującą.
– powięź: skrócenie systemu powięziowego bocznej części uda i podudzia (pasma biodrowo-piszczelowego ITB), rozciągniecie powięzi znajdującej się po przyśrodkowej części uda i podudzia.
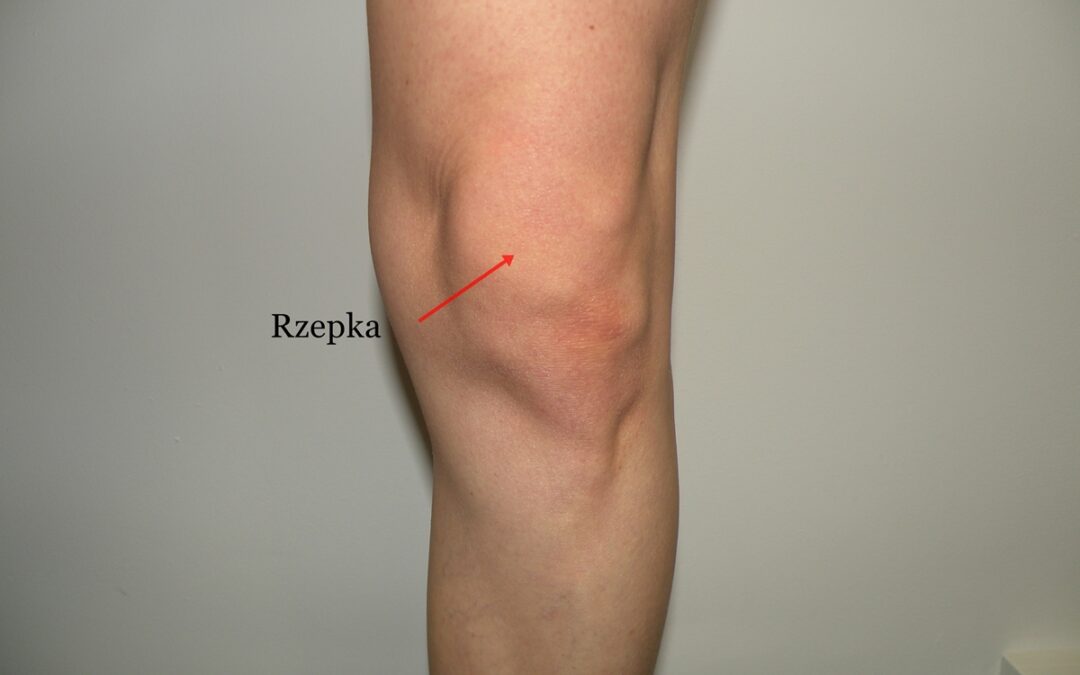
– struktury kostne: uszkodzenie chrząstki po bocznej części stawu kolanowego, w niektórych przypadkach boczny kłykieć kości udowej wbija się i miażdży boczny kłykieć kości piszczelowej. Dodatkowo dochodzi do zmiany ustawienia stawu rzepkowo-udowego (rzepka zmienia swoje prawidłowe ustawienia z centralnego na boczne). Ponadto bardzo często dochodzi do zwiększonej rotacji zewnętrznej kości piszczelowej i rotacji wewnętrznej i przywodzenia kości udowej.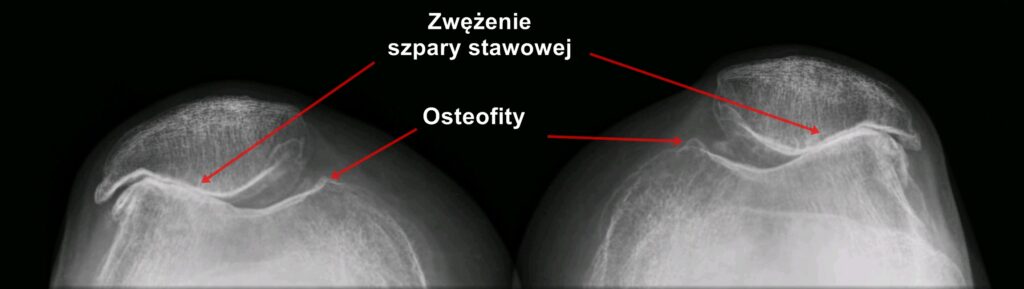
Fot. Koślawość kolan ma silny wpływ na ustawienie rzepki w stawie rzepkowo-udowym
3 stopnie koślawości kolan
1 stopień: zaburzenie osi kończyny dolnej wynosi mniej niż 10 stopni. W pierwszym stopniu możliwa jest bierna korekcja asymetrii, więzadło poboczne piszczelowe i torebka stawowa po przyśrodkowej części stawu są w niewielkim rozciągnięciu.
2 stopień: zaburzenie osi kończyny dolnej wynosi od 10-20 stopni. W tym przypadku dochodzi do skrócenia wszystkich elementów bocznej części stawu z rozciągnięciem struktur torebkowo-więzadłowych po przyśrodkowej części stawu. Duże ograniczenie stabilizacji stawu kolanowego
3 stopień: stopień ten dotyczy tylko niewielkiej grupy pacjentów z kątem asymetrii powyżej 20 stopni. Mówimy tu o mocnym skróceniu wszystkich struktur znajdujących się po bocznej części stawu i braku funkcji stabilizującej torebki stawowej i więzadła pobocznego przyśrodkowego MCL. W tym stopniu dochodzi do znacznych uszkodzeń chrząstki stawowej bocznego przedziału stawu.
Dynamiczna koślawość kolan (Koślawość funkcjonalna)
W wielu przypadkach koślawość może być pominięta (możesz nie wiedzieć, że ją masz) ponieważ nie widać jej w pozycji statycznej czyli w pozycji stojącej. Dynamiczna koślawość pojawia się podczas obciążenia własnym ciężarem ciała np. podczas takich aktywności jak:
– faza obciążenia w chodzie
– przysiad (szczególnie na jednej nodze)
– lądowanie po skoku
– wchodzenie na schody
Dynamiczna koślawość to tak naprawdę trójwymiarowy ruch w obrębie miednicy i wszystkich stawów kończyny dolnej, na który składa się:
– przywiedzenie w stawie biodrowym
– rotacja wewnętrzna w stawie biodrowym
– opuszczenie miednicy po stronie nogi nie obciążonej
– rotacja zewnętrzna kości piszczelowej
– odwodzenie kości piszczelowej (koślawienie)
Jeśli obciążasz kończynę dolną w ten sposób prowadzi to do powstania wielu niekorzystnych sił, które mają poważne konsekwencje:
W stawie biodrowym: brak osiowego obciążenia powoduje zwiększone napięcie mięśni stabilizujących staw biodrowy i obręcz biodrową, co może przyspieszać zmiany zwyrodnieniowe biodra
W stawie kolanowym: Dynamiczna koślawość ma wpływ zarówno na staw udowo-piszczelowy jak i połączenia rzepki z kością udową. W obydwu tych stawach dochodzi do rozciągnięcia wielu struktur torebkowo-więzadłowych i zmiany prawidłowej osi obciążenia. Wszystkie te niekorzystne czynniki znacznie przyspieszają zmiany zwyrodnieniowe :(
W stawie skokowym i stawach stopy: dochodzi do stopniowej koślawości, co ma wpływ na rozciągniecie tkanek odpowiedzialnych za prawidłowy kształt łuków stopy. Ponadto nieprawidłowe obciążenie może sprzyjać powstaniu Halluksa.

Fot. 2 Dynamiczna koślawość kolana
Objawy koślawości stawów kolanowych
Kończyny dolne z koślawością kolan układają się w charakterystyczny kształt litery ,,X”. Skutkiem takiego ustawienia jest swobodne łączenie się kolan z równoczesnym oddaleniem od siebie kostek. Zauważyć także można asymetrię ustawienia rzepek, które zmieniają swoje centralne położenie. Twoje kolana szczególnie łatwo będą kierowały się do środka podczas aktywności takiej jak: przysiady, wchodzenie po schodach czy skakanie. Koślawość można także zaobserwować podczas chodu czy biegu, gdzie widać chwiejność i brak koordynacji.
Kolejnym objawem koślawości kolan mogą być dolegliwości bólowe. Ból może pojawiać się zarówno po bocznej jak i przyśrodkowej części stawu (przyśrodkowy przedział stawu jest miażdżony a boczny rozciągnięty), dlatego problem ten dotyczy całego stawu. Najczęściej ból występuje w trakcie chodu, a szczególnie w trakcie wchodzenia lub schodzenia ze schodów. Początkowo ból może się pojawiać po długim obciążeniu, z czasem w miarę większego zużycia stawu ból może dokuczać w spoczynku!
Postępujące zmiany zwyrodnieniowe stawu mogą także powodować obrzęk gromadzący się wokół stawu oraz stopniowe zaniki mięśniowe. Koślawość kolan może rzutować w sposób pośredni na powstanie dolegliwości bólowych w obrębie stawów biodrowych i skokowych. W niektórych przypadkach ból pojawi się najpierw w biodrze lub stopie, dopiero później w stawie kolanowym! Niestety nieprawidłowy chód i brak koordynacji może także powodować zmiany przeciążeniowe kręgosłupa.
Przyczyny koślawych kolan
Stawy kolanowe ustawione koślawo, widoczne już po urodzeniu, mogą sugerować wadę wrodzoną kończyn dolnych. Polega ona na nieprawidłowej budowie kości, która wymusza koślawe ustawienie stawu.
Inną przyczyną zaburzenia osi może być Hipermobilność stawowa (choroba związana z nieprawidłową budową tkanki łącznej, która powoduje nadmierną elastyczność zarówno torebki stawowej jak i więzadeł, co powoduje nadmierną ruchomość stawową. W przypadku hipermobilności mięśnie kontrolujące pozycję stawu w spoczynku i podczas ruchu mają utrudnione zadanie co z czasem może powodować koślawienie.
Koślawość kolan w życiu dorosłym może być także następstwem problemów w stawach sąsiednich: Dysplazja bioder (nieprawidłowo ukształtowany staw biodrowy), wady stóp, a szczególnie choroba zwyrodnieniowa stawów biodrowych będą się przekładać na stopniową deformację kolana.
Koślawość stawów kolanowych może być również efektem powikłań po różnego rodzaju urazach (złamania, zwichnięcia) w rejonie obręczy biodrowej, uda, podudzia lub stopy. Taka sytuacja dotyczy szczególnie różnych złamań, w których nie zawsze zrost kostny pozwala na odzyskanie prawidłowej osi stawu. Koślawość może być także efektem urazu mającego wpływ na uszkodzenie przyśrodkowej torebki stawowej i poważnych uszkodzeń więzadła pobocznego przyśrodkowego MCL.
Do koślawości statycznej jak i dynamicznej może się przyczyniać także sport. W wielu dyscyplinach dochodzi do dużej asymetrii obciążeń i pojawienia się dużych sił podczas biegania, skakania czy rzutu. Jeśli trening nie bierze pod uwagę korekcji tego problemu to łatwo o stopniowe pogłębianie problemu.
O koślawości może również decydować genetyka. W przypadku genetyki mówimy o takim ukształtowaniu kości udowej, piszczelowej lub kości budujących stopę, które mogą powodować siły koślawiące kolano. Czasem kilka stopni kątowych odchylenia od prawidłowej osi pod wpływem codziennych przeciążeń lub nadwagi może być początkiem postępującej koślawości kolana.
Do zaburzenia osi kolan dochodzi również w wyniku nadwagi i otyłości. W takim wypadku waga ciała i niewytrenowany układ mięśniowy powodują niestabilność, czego efektem jest zaburzenie osi kończyn dolnych, gdzie kolana kierują się do środka.
Koślawość kolan może być również konsekwencją RZS (reumatoidalne zapalenie stawów) Krzywicy lub różnych dysfunkcji neurologicznych.
Podsumowując przyczyny koślawości chcę zwrócić uwagę na fakt, że bardzo często pojawienie się koślawości kolan nie wynika z samych stawów kolanowych! Kolano to tak naprawdę jeden łańcuch powiązań z obręczą biodrową, biodrem oraz stopą, dlatego każde zaburzenia osi powyżej lub poniżej będzie miało wpływ na staw kolanowy, lezący pośrodku łańcucha!
Diagnostyka, jak rozpoznać kolana koślawe?
W przypadku niewielkiego stopnia koślawości warto udać się do fizjoterapeuty. Udając się do fizjoterapeuty należy przygotować się na pytania o wcześniejsze problemy zdrowotne oraz urazy. W badaniu ocenie będzie podlegała cała sylwetka ze szczególnym uwzględnieniem miednicy oraz kończyn dolnych. Badający powinien ocenić ustawienie miednicy i kończyn dolnych w spoczynku i w ruchu. Fizjoterapeuta powinien sprawdzić również ruchomość stawu biodrowego, kolanowego, skokowego oraz wysklepienie stóp.
W większych zmianach osi kolan oraz w przypadku dolegliwości bólowych warto udać się do lekarza ortopedy. Najprawdopodobniej lekarz zleci badanie RTG w celu oceny stopnia koślawości kolan. Ponadto lekarz w badaniu oceni podatność koślawości na korekcję bierną oraz stabilność stawu. Badanie RTG może pokazać uszkodzenia bocznego przedziału stawu kolanowego.
Leczenie koślawości kolan
W przypadku koślawości kolan istnieją dwie drogi leczenia. Pierwsza z nich to rehabilitacja, która może być skuteczna w przypadku mniejszej koślawości oraz w przypadku różnych dolegliwości bólowych. W przypadku znacznej koślawości powodującej stopniowe wbijanie się kłykcia kości udowej w boczny kłykieć kości piszczelowej jedynym rozwiązaniem jest operacja.
Rehabilitacja
Terapia kolan koślawych opiera się głównie na ćwiczeniach. Główną zasadą ćwiczeń powinno być ustawienie kończyn dolnych w prawidłowej, fizjologicznej osi. Utrzymanie prawidłowej osi kończyn nie jest proste, dlatego należy rozpocząć od prostych zadań a dopiero później dodawać utrudnienia takie jak: niestabilne podłoże czy aktywne zadania w skorygowanej pozycji.
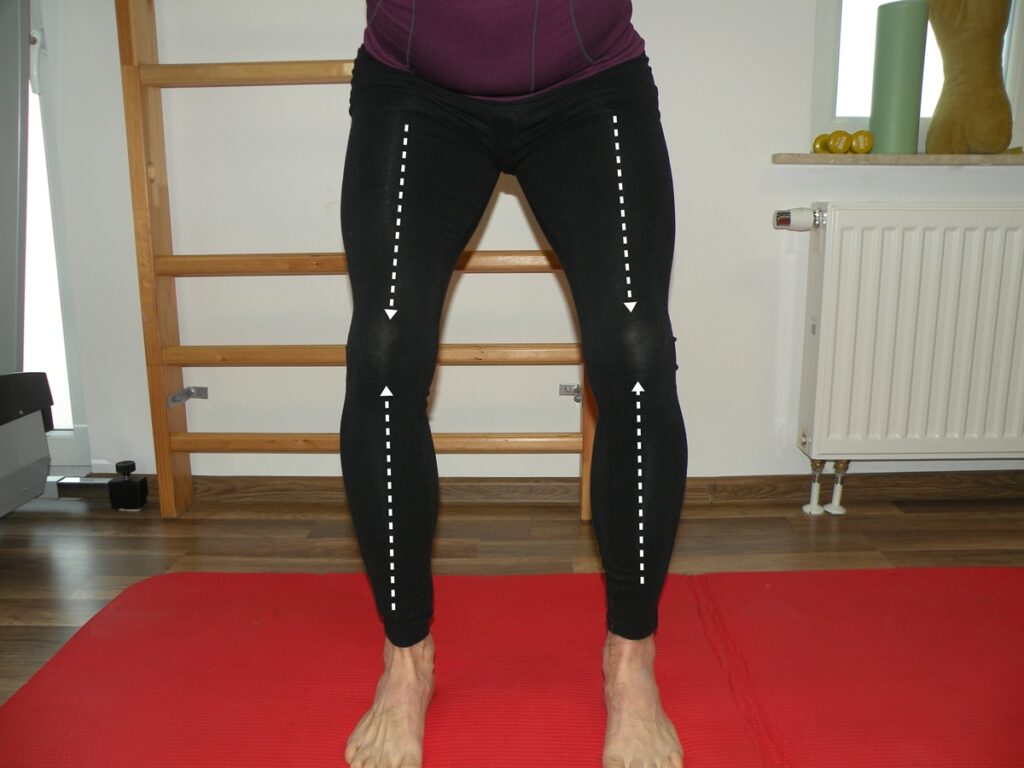
Fot. 3 Nauka prawidłowej osi kończyn dolnych

Fot. 4 Ćwiczenia stabilizacji w wykroku

Fot. 5 Nauka stabilizacji na niestabilnym podłożu
W procesie leczenia niezwykle istotne są ćwiczenia z wykorzystaniem czucia głębokiego. Dzięki nim jesteśmy w stanie bez kontroli wzroku nauczyć się prawidłowego ustawienia kolan oraz wiemy, kiedy kolana kierują się do środka. Wpływa to na efektywność oraz przyspiesza tworzenie prawidłowego schematu ciała. Gdy opanujesz proste zadania pomocne będzie wykorzystanie dodatkowych przyborów takich jak dyski sensoryczne, trampoliny oraz równoważnie.
Dla uzyskania prawidłowej osi konieczna może być poprawa ruchomości stawowej biodra czy stawu skokowego oraz zrównoważenie napięć mięśniowych utrwalonych w koślawości. Fizjoterapeuta może wykorzystać do tego techniki terapii manualnej, masaż mięśniowo-powięziowy oraz ćwiczenia rozciągające.
Niezwykle ważna jest także aktywność ruchowa. Jednak uprawianie sportu nie jest gwarancją prawidłowego ustawienia kończyn dolnych. Nieprawidłowy trening może czasem pogłębiać wadę! Warto zasięgnąć rady fizjoterapeuty, który pomoże uzupełnić trening o dodatkowe ćwiczenia oraz pokazać ćwiczenia, które nie są wskazane.
W przypadku rehabilitacji, której celem jest poprawa osi kończyn dolnych oraz złagodzenie bólu niezbędny jest czas. Pamiętaj, że zarówno koślawość statyczna jak i dynamiczna spowodowały trwałe rozciągnięcie torebki stawowej i więzadeł, dodatkowo twój organizm zapamiętał, że koślawość = norma. Zmiana tych niekorzystnych konsekwencji jest trudna i ma swoje duże ograniczenia.
Fizykoterapia
Zabiegi fizykoterapeutyczne nie mają żadnego wpływu na zmianę nieprawidłowej osi kolan, są jedynie zasadne w celu uzupełnienia terapii przeciwbólowej. Do zabiegów przeciwbólowych zaliczamy m. in. elektroterapię, krioterapię, ciepłolecznictwo, magnetoterapię oraz laseroterapię.
Zaopatrzenie ortopedyczne – zobacz jaki sprzęt polecam do ćwiczeń i rehabilitacji?
Kliknij w link i zajrzyj do naszego Sklepu!
Jeśli do koślawości kolan przyczyniają się wady stóp pomocne mogą się okazać wkładki ortopedyczne. Jednakże jeśli koślawość kolan nie ma swojej przyczyny w stopie stosowanie wkładek nie będzie miała dużego znaczenia! W przypadku dużych dolegliwości bólowych powiązanych z koślawością w momentach dużych obciążeń stawu pomocna może być orteza. Dobrze zapięta i ciasna orteza mająca mocne usztywnienie z przyśrodkowej części stawu pomoże zmniejszyć siły rozciągające struktury leżące po przyśrodkowej części stawu. Należy pamiętać, że ortezę można nosić tylko po kilka godzin dziennie ponieważ dłuższe noszenie może się przełożyć na osłabienie siły mięśniowej i stabilności!
W przypadku znacznych dolegliwości bólowych w celu odciążenia stawu zastosować można kule, balkonik lub kije do nordic walking. Powinno się je trzymać w ręce przeciwległej do kończyny chorej. W wyborze pomocy do chodzenia powinien pomóc fizjoterapeuta, który oceni wzorzec chodu. W przypadku pojawienia się bólu pomocne będą Cold packi do chłodzenia stawu. Przy niewielkich zmianach pomocne mogą być także żelowe wkładki do butów dla większej amortyzacji podczas chodzenia.
Warto pomyśleć również o wygodnym obuwiu ortopedycznym. Obecnie wiele firm produkuje ładne buty wykonane z najlepszych materiałów o doskonałym komforcie i dobrej amortyzacji podczas chodzenia. W przypadku rehabilitacji bardzo przydatne są różnego rodzaju gumy i taśmy, piłki, krążki sensomotoryczne oraz mata do ćwiczeń. Pomocny może być również rotor.
Leczenie operacyjne koślawości kolan
Na wstępie musimy sobie zadać pytanie dla kogo przeznaczona jest taka strategia leczenia? Zabieg operacyjny powinien być brany pod uwagę w momencie kiedy leczenie zachowawcze nie wpływa na zmniejszenie dolegliwości bólowych i poprawę osi stawu. Zazwyczaj dotyczy II i III stopnia koślawości. Istnieją dwie możliwości tego typu leczenia. Pierwszym z nich jest osteotomia (korekcja osi kolana) drugim endoprotezoplastyka (całkowita wymiana stawu kolanowego).
Osteotomia
Osteotomia to zabieg zmiany osi kości piszczelowej lub kości udowej, której celem jest korekcja koślawości. Celem osteotomii jest opóźnienie zabiegu endoprotezoplastyki, jednakże wcześniejsze wykonanie osteotomii może wpłynąć na gorsze rokowania później przeprowadzonej endoprotezoplastyki. Czasem osteotomia może być wykonana łącznie z endoprotezoplastyką jednak takie rozwiązanie jest również bardziej ryzykowne dla efektów operacji.
Oś kończyny dolnej to tak naprawdę, duża zależność kolana, stopy i biodra. Dlatego każda zmiana osi (a z taką mamy do czynienia w przypadku osteotomii) będzie miała długoterminowy wpływ na stopę i biodro. W większości przypadków korzyści poprawy osi stawu kolanowego będą przewyższać negatywne efekty mogące wpływać na biodro czy stopę.
Niestety Osteotomia może nieść za sobą różne komplikacje, o których warto porozmawiać wcześniej z lekarzem:
– Niestabilność stawu kolanowego
– Ponowna koślawość stawu
– Powikłanie gojenia rany operacyjnej
– Przeciążenia stawu rzepkowo-udowego
Endoprotezoplastyka
Leczenie operacyjne za pomocą endoprotezoplastyki wykonywane jest głównie u starszych pacjentów, u których wykorzystano wszystkie możliwości leczenia zachowawczego. Nie znaczy to jednak, że ten typ zabiegu nie jest wykonywany u osób młodych (najczęściej jako konsekwencja urazów lub chorób układowych mających destrukcyjny wpływ na chrząstkę). W przypadku endoprotezoplastyki szacuje się, że 10 % pacjentów poddanych operacji ma koślawość kolan.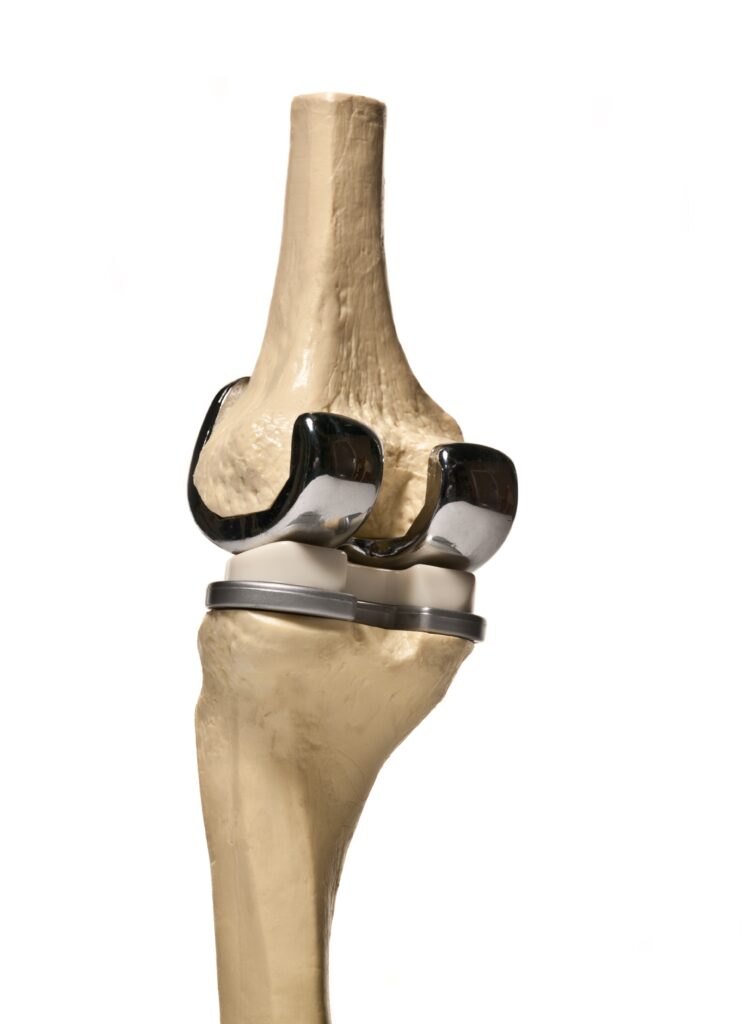
Fot. Wizualizacja endoprotezoplastyki kolana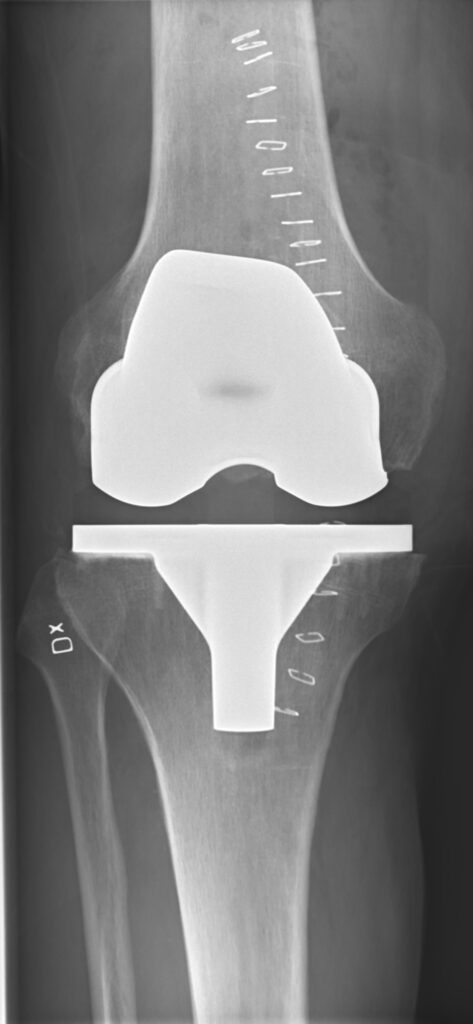
Fot. Przykład endoprotezoplastyki kolana w obrazie RTG
Wskazaniami do wykonania zabiegu endoprotezoplastyki są:
– ból przewlekły, utrzymujący się również w spoczynku
– ograniczone działanie leków przeciwbólowych
– duże uszkodzenia i zniekształcenia stawu (II lub III stopień koślawości)
– wyczerpanie możliwości leczenia zachowawczego.
Do przeciwwskazań do wykonania zabiegu możemy zaliczyć:
– infekcje toczące się w kończynie dolnej
– otyłość (zaliczamy ją do przeciwwskazań względnych, ostateczna decyzja należy do lekarza)
– zaburzenia krążeniowe i wydolnościowe (m.in owrzodzenia, żylaki)
– brak dobrych rokowań odnośnie prawidłowego przebiegu rehabilitacji
– ubytki lub uszkodzenia skóry, lub stan zapalny.
Sukces endoprotezoplastyki zależy od wielu czynników, do których możemy zaliczyć:
– odpowiednią kwalifikację do zabiegu,
– wybór odpowiedniej protezy
– właściwy proces rehabilitacji
Przebieg rehabilitacji po zabiegu będzie zawsze indywidualny ponieważ zależy od wielu czynników (np. wiek, schorzenia współistniejące, stopień koślawości). Decyzje o doborze ćwiczeń i momencie obciążania stawu powinni wspólnie podejmować lekarz wraz z fizjoterapeutą. Głównymi celami będzie poprawa ruchomości, siły i stabilności stawowej. Ważna będzie praca nad prawidłowym wzorcem chodu. Proces rehabilitacji zarówno po osteotomii jak i po endoprotezoplastyce jest długotrwały i będzie trwał minimalnie 3 miesiące.
Rokowania w przypadku koślawości kolan
W przypadku koślawości kolan kluczowe są przyczyny problemu, gdzie zawsze uszkodzenia struktur kostnych lub uwarunkowania genetyczne dają najmniej korzystne rokowania. W przypadku niewielkiej koślawości rehabilitacja może dać pozytywne rezultaty i wpłynąć na złagodzenie dolegliwości bólowych. Szczególne pozytywne rokowania dotyczą dynamicznej koślawości kolan, które wymagają głównie zmiany wzorca obciążania stawu. Regularne ćwiczenia z fizjoterapeutą oraz skrupulatne wykonywanie zaleconych ćwiczeń w domu są tu kluczowe. Należy zdać sobie jednak sprawę, że koślawość stawów kolanowych może postępować, co prowadzi do choroby zwyrodnieniowej. W przypadku koślawości II i III stopnia rehabilitacja może łagodzić objawy bólowe, jednak kwestią czasu dla większości pacjentów będzie zabieg operacyjny. Jego celem nie będzie tylko poprawa osi kolana i zahamowanie choroby zwyrodnieniowej ale również ochrona biodra i stopy przed dalszymi uszkodzeniami.
Jeśli masz pytania i wątpliwości co robić, kiedy problem dotyczy Ciebie, umów się ze mną na Konsultację Online
Podobał Ci się artykuł? Oceń go i zostaw komentarz, to pomoże znaleźć go innym!
Przemek Jureczko

Jestem fizjoterapeutą i propagatorem zdrowego stylu życia. Moim celem nr 1 jest powrót pacjentów do sprawności. Pisząc i nagrywając dla Was materiały staram się wskazać właściwą drogę do zdrowia i pokazać ile zależy od Ciebie!





Póltora roku temu zdiagnozowano u mnie chondromalację rzepki I stopnia. Chrupało lewe kolano. Potem zaczęło prawe. Dopiero teraz fizjoterapeutka powiedziała mi, że przyczyną są moje koślawe kolana. Oba kolana strzelają mi jakby był w nich gruz – przy zginaniu, przysiadach i wchodzeniu po schodach na górę. Po większym wysiłku typu chodzenie po górach mam problem z zejściem po schodach. Mam 35 lat. Co powinnam zrobić i czy da się to jeszcze naprawić? Czy powinnam zrobić rtg pomagające określić stopień koślawości? Czy nawet długa rehabilitacja jest w stanie mi pomóc i czy powinnam robić zastrzyki z kwasu hialuronowego lub osocza do kolan?
Cześć Karolina
1 Chondromolacja (etap choroby zwyrodnieniowej stawu) nie koniecznie może być związany z koślawością…są również inne czynniki jak duże przeciążenia, sztywyność mięśnia czworogłowego czy dysbalans mięśniowy w rejonie uda…więc trzeba by się przyjrzeć czy koślawość to tylko jedyny czynnik…
2 W mojej pracy z pacjentami bazuje na kilku formach terapii
a) praca nad osią kończyny dolnej
b) poprawa elastyczności mięśnia czworogłowego (masaż + rolowanie)
c) praca nad prawidłową ruchomością biodra, kolana i stopy
d) mobilizacja rzepki (często rzepka nie jest na swoim miejscu i nie ślizga się prawidłowo)
e) często krioterapia w gabinecie lub w domu (cold pack)
f) odżywienie stawu (rower stacjonarny, ale bez dużych oporów)
g) kwas hialuronowy jak najbardziej
Przy wdrożeniu tych czynników powinno być lepiej…
Rzuć okiem na te teksty
https://swiatrehabilitacji.pl/bol-z-przodu-kolana-boczne-przyparcie-rzepki-bol-rzepki-leczenie-rehabilitacja/
https://swiatrehabilitacji.pl/zwyrodnienie-kolana-stawu-kolanowego-objawy-przyczyny-operacja-rehabilitacja/
https://swiatrehabilitacji.pl/koslawosc-stawow-kolanowych-objawy-przyczyny-leczenie-rehabilitacja/
w razie pytań pisz..
Pozdrawiam
Przemek